摘要
背景
早產是一個健康和社會問題,被認為是全世界新生兒死亡的主要原因。它與較高的神經發育發病率、感音神經損傷和其他並發症有關。這項研究的目的是描述與早產相關的發病率和主要危險因素。
方法
我們在大學附屬G醫院婦產科進行了單中心、觀察性和回顧性隊列研究。馬蒂諾”,墨西拿。收集了2010年1月1日至2016年12月31日分娩的所有孕婦的臨床記錄。
結果
在考慮的7年中,共有7954名孕婦被納入我們的研究。大部分早產是晚期早產兒(71.83%),26.45%是早產兒,1.72%是極早產兒。早產隊列中有早產史的比例較高(p< 0.0001),未婚(p= 0.003)和體重不足或肥胖患者(p< 0.0001)。此外,早產與子宮異常有關(p< 0.0001),陰道/泌尿係統感染(p= 0.02), poli/羊水過少(p< 0.0001),母性糖尿病(p= 0.004),高血壓(p < 0.0001),宮頸長度短(p < 0.0001)。
結論
我們建議及時識別與早產相關的所有危險因素,以便立即采取適當的具體幹預措施。
背景
早產(PTB)是一個嚴重的健康和社會問題,被認為是全世界新生兒死亡的主要原因[1,2].它與較高的神經發育發病率、感音神經損傷和呼吸、胃腸和腎髒係統的其他並發症有關。流行病學證據還表明,早產兒成年後患許多慢性退行性疾病的風險顯著增加,包括冠心病、中風、高血壓和二型糖尿病[3.].不發達國家的發病率(11.8%)高於最發達國家的發病率(9.3%)[4].即使在大多數發達國家,這種情況的高發生率也是由於這樣一個事實,即即使早產的發生率因更好地預防已知的危險因素而降低,但由於醫源性結核,早產的發生率也在增加[5],生殖技術的進步,導致多胎妊娠和產婦年齡的增加[6].
根據世界衛生組織(世衛組織)的定義,早產是指妊娠未滿37周的任何分娩[7].胎齡的降低與早產兒並發症的增加有關。用於區分PTB和自然流產的胎齡截斷因地理區域而異。在我們的研究中,考慮的截止日期是21周零5天,正如2008年“Florence Card”所建議的那樣[8並在我們醫院的規程中報告。例如,在美國,20周被用作最低胎齡限製[9],而在其他地區,特別是中低收入國家,通常以28周為下限[9].因此,當我們比較不同地理區域的PTB發病率時,我們必須考慮較低的胎齡截斷。
多年來在這一領域開展的研究和采取的預防措施使結核病的發病率有所下降,這表明確定與此疾病相關的危險因素的重要性[10].
本研究的目的是評估早產發生率的趨勢和主要危險因素,結合產婦危險因素(RFs)和宮頸長度(CL),並將既往有PTB史的婦女納入我們的隊列。
方法
我們在大學附屬G醫院婦產科進行了單中心、觀察性和回顧性隊列研究。馬蒂諾”,意大利墨西拿。作為標準方案,每位患者在入院時簽署一份知情同意書,允許為研究目的收集數據。本研究設計符合赫爾辛基宣言,並由所涉大學醫院機構審查委員會批準。所有的設計、分析、數據解釋、起草和修訂均遵循觀察性研究報告指南(STROBE) [11],可通過EQUATOR(提高衛生研究質量和透明度)網絡(http://www.equatornetwork.org/).
收集了2010年1月1日至2016年12月31日分娩的所有孕婦的臨床記錄,排除了接受環紮術、伴有宮內死胎或嚴重胎兒畸形的妊娠以及多胎妊娠的患者(表2)1).
我們將妊娠36 + 6/7周/天前分娩定義為早產[7].我們計劃研究PTBs的亞組,如極早期早產(即21 + 5-23 + 6),早產(即24-33 + 6)和晚期早產(即34-36 + 6)[12].
統計分析
采用SAS 9.2版(SAS Institute Inc., Cary, NC, USA)進行統計分析。在適當的情況下,連續變量表示為平均值(SD)或中位數(四分位範圍),分類變量表示為頻率和百分比。對照組和早產病例之間的差異采用非配對學生t檢驗或Mann-Whitney U檢驗進行評估。卡方檢驗用於比較頻率。雙變量相關性采用Spearman相關檢驗。一個保守調整的先驗阿爾法設定為p<。01由於多次比較。
結果
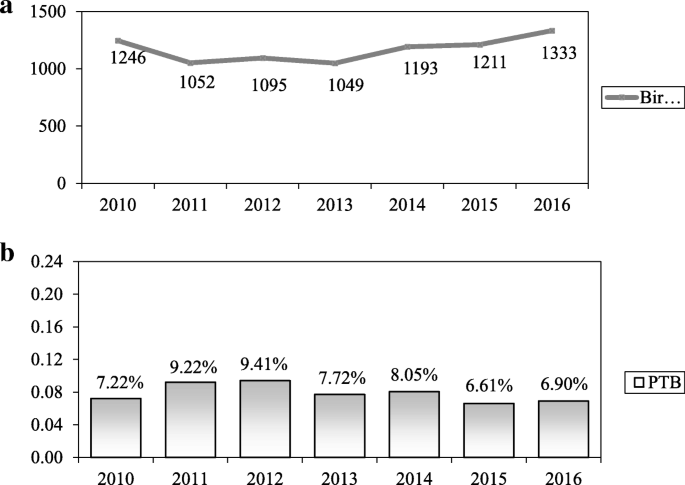
在此期間,共有8179名孕婦在本院分娩。1一個)。7,954例病例被納入我們的研究,225例因不符合納入標準而被排除在外。早產639例(7.8%)。早產兒隊列和足月對照組的人口統計學和臨床特征見表1.
我院早產率在7年時間裏呈現出相對穩定或略有下降的趨勢,由7.2降至6.9%。1b)。
大部分早產是由於嬰兒出生早於晚期,71.83% (n= 459), 26,45% (n= 169)為早產所致,1.72% (n= 11)至極早產(圖;2).
早產兒隊列顯示既往自發性PTB病史的比例較高(p< 0.0001),未婚女性(p= 0.003)和體重過輕或肥胖患者(p < 0.0001)。此外,PTB與子宮異常的存在有關(p< 0.0001),陰道/泌尿係統感染(p= 0.02),脊髓灰質炎-脊髓少流症(p< 0.0001),母性糖尿病(p= 0.004)和高血壓(p< 0.0001)。
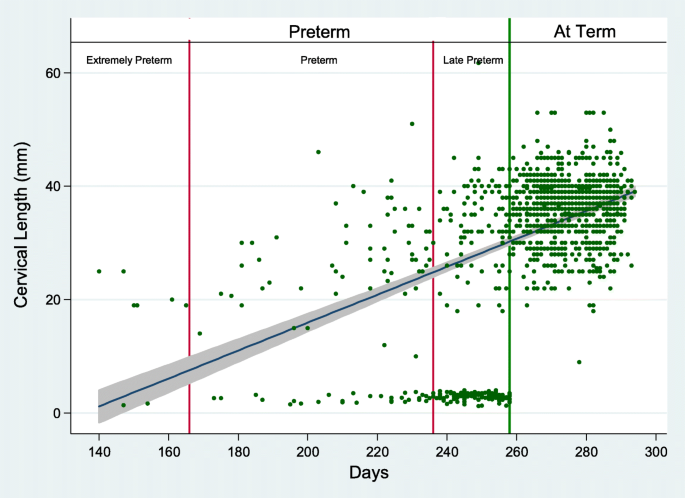
早產組妊娠16 - 24周宮頸長度中位數為31 mm,對照組為38 mm,兩組差異有統計學意義(p< 0.0001)(表1e無花果。2).根據SIEOG指南(28),使用25mm的切口進行CL測量,顯示出78%的敏感性,即使特異性隻有3%,也證明是一種適合於有PTB風險的婦女的篩查試驗。
在PTB中,宮頸長度與胎齡呈正相關(r = 0.42, p < 0.0001)。2).一項基於胎齡的早產分類亞分析顯示,在早產和極早產中,胎齡和宮頸長度之間的相關性更強(r = 0.50,p= 0.0002),晚期早產無相關性(r = 0.01,p= 0.85)。在PTB中,宮頸長度與高齡母親相關(r = 0.21,p= 0.025)。沒有發現其他相關性。
討論
在我們對意大利南部產科住院的孕婦的觀察性和回顧性隊列研究中,早產的發生率為7.8%。早產率從7.2下降到6.9%。1b),加上本院出生人數的增加(圖。1a).然而,考慮到早產與大多數與妊娠相關的死亡以及短期和長期殘疾相關,該值仍然很高[2].
PTB發病率的輕微下降可以部分解釋,在已知危險因素的基礎上,應高度重視預防這種情況。許多特征與PTB相關,如產婦人口統計學特征[6]、營養狀況/體力活動、既往婦產科病史、當前懷孕特征(即陰道出血、子宮收縮、羊水過多/過少、心理問題、使用藥物或感染)[13,14,15,16].在這些危險因素中,PTB病史和短CL被認為是最重要的預測因素[17,18,19,20.].特別是妊娠中期宮頸較短(即單次妊娠宮頸長度< 15毫米)[21]是自發性PTB的有力預測因子,與產科史無關[22].
在我們的分析中,我們隻納入了在所有臨床記錄中明確報告或在文件夾中顯著存在的危險因素數據。我們報告了PTB與陰道/泌尿係統感染、體重過輕或肥胖患者、未婚、子宮異常、羊水過多/過少、高血壓、糖尿病、PTB病史以及宮頸長度過短等危險因素之間的顯著相關性。這些風險因素中的許多都可以通過良好的病史來識別,並進行治療,從而改善懷孕初期的風險。
在我們的研究中,特別注意了CL的測量。雖然“晚期早產”病例CL值有很大的變異性,但“早產”和“極早期”早產病例與頸椎長度短更相關,獨立於既往早產史。這一數據證實了之前的研究[23],認為宮頸長度有助於更好地識別有早期和非常早期PTB風險的病例。可能,在晚期早產病例中,還應考慮其他危險因素,如母親疾病(即:對藥物治療有抵抗性的嚴重高血壓)或促使婦科醫生引產的胎兒病理狀況,以確定醫源性PTB。
我們的研究結果表明,應普遍進行子宮頸普查(即不僅針對高風險婦女),以便在早期發現宮頸短的無症狀婦女(占總數的2-5%)[24]及進行預防性治療[25,26].CL測量可由所有接受過適當培訓的產科超聲醫師在孕中期超聲篩查時進行。經陰道超聲是安全的,當由訓練有素的操作員執行時,結果是可重複的,觀察者之間的變異性相對較低,為5-10% [27].目前,宮頸測量隻適用於早產風險較高或有早產症狀的婦女(以減少因宮解而住院)[28,29]、接受宮頸環紮術或雙胎懷孕的婦女[28].關於宮頸長度測量的實用數據已在許多論文中報道[23,25,28,29,30.,31]但是,根據意大利婦產科超聲學會(SIEOG)的指導方針,在低風險人群中使用超聲評估宮頸並沒有足夠的科學證據支持[28].這一說法已在NICE(國家健康和護理卓越研究所)指南中得到證實[32]和SCOG(加拿大婦產科醫生協會)指南,這些指南不認為隨之而來的治療幹預有效[33].子宮頸篩查是一種可以用來識別風險增加的婦女的工具,以便采取幹預措施來預防、延遲或準備早產,而不需要進行生化測試以確定早產的特定標記。許多作者質疑普遍的中期經陰道CL篩查是否符合世衛組織提出的充分篩查測試的標準[34].一些作者[35,36]得出結論,對單胎妊娠婦女進行篩查,隨後對宮頸較短的婦女進行陰道孕激素治療,符合世界衛生組織為支持在臨床醫學中實施篩查試驗概述的所有10項標準[34].
此外,意大利Confalonieri Ragonese基金會最近的指南建議所有孕婦在妊娠中期超聲篩查(19-23.6周)期間進行宮頸測量,並對宮頸在10至20毫米之間的婦女施用200毫克孕酮[21].這一建議的動機來自一項係統綜述的結果,該研究表明,對無PTB病史且宮頸在10 - 20mm之間的女性樣本給予孕激素可顯著降低PTB和新生兒發病率,而在宮頸長度< 10mm或在21 - 25mm之間的亞組中,孕激素對預防PTB沒有任何益處[37].另一項最近的係統綜述和元分析[26]的隨機對照試驗證實,陰道孕酮與顯著降低早產、呼吸窘迫綜合征、新生兒綜合發病率和死亡率、出生體重< 1500和< 2500克以及新生兒重症監護室入院風險相關。該研究報告新生兒死亡、呼吸窘迫綜合征、腦室內出血和已證實的新生兒敗血症減少了約40-50%。此外,2歲時的產婦不良事件、先天性異常和不良神經發育和健康結果在兩組之間沒有報告任何差異,這證實了陰道孕激素同時是有效和安全的[26].
我們也使用陰道孕激素在所有有短CL風險的情況下。這一手術可能與所有其他預防措施一起,為我院多年來早產的輕微減少做出了貢獻。
縮寫
- 膚色線:
-
宮頸長度
- 好:
-
國家健康和護理卓越研究所
- PTB:
-
早產
- RFs:
-
風險因素
- SCOG:
-
加拿大婦產科醫師協會
- SIEOG:
-
意大利婦產科超聲學會
- 人:
-
世界衛生組織
參考文獻
Saccone G, Perriera L, Berghella V.妊娠前子宮清除是早產的獨立危險因素:係統回顧和薈萃分析。美國婦產科雜誌,2016;214:572-91。
Mathews TJ, MacDorman MF。2006年出生/嬰兒死亡相關數據集的嬰兒死亡率統計數字。國家生命統計代表2010;58:1-31。
李誌剛,李誌剛。從嬰兒期到成年期早產的死亡率和後遺症概述。《柳葉刀》雜誌。2008;371:261-9。
馬丁JA,科查內克KD,斯特羅比諾DM,蓋耶B,麥克道曼MF。2003年人口統計年度摘要。兒科。2005;115:619-34。
Granese R, Calagna G, Sollano A,等。藥理學引產與自然分娩的數據比較。單中心體驗。Ginekol Pol 2016; 87:697-700。
Ciancimino L, Laganà AS, Chiofalo B, Granese R, Grasso R, Triolo o會不會太晚?回顧性病例對照分析評估高齡產婦的母胎結局。《婦產科雜誌》2014;290:1109-14。
世界衛生組織。與圍產期有關的統計表的建議定義、術語和格式,以及圍產期死亡原因新證明的使用。1976年10月14日修訂的FIGO建議的修改。中華婦產科雜誌。1977;56:47 - 53。
我早產了。注意bioetiche。國家生物科學委員會。《佛羅倫薩憲章》,2008年。國務委員會主席。
Vincenzo Berghella。早產:預防和管理。John Wiley & Sons, 2010年19代。
Suhag A, Berghella V.短頸長度困境。婦科婦產科臨床雜誌2015;42:241-54。
馮elm E, Altman DG, Egger M, Pocock SJ, Gøtzsche PC, Vandenbroucke JP。斯特羅布的倡議。加強流行病學中觀察性研究的報告(STROBE)聲明:報告觀察性研究的指南。《柳葉刀》雜誌。2007;370:1453-7。
Berghella V.早產預防。入:Berghella V,編輯。產科循證指南。倫敦-紐約;2012.p . 150 - 64。
高登堡,卡爾漢JF, Iams JD,羅梅羅R.早產的意識形態與原因。《柳葉刀》雜誌。2008;371:75 - 84。
莫瑟BM,戈登伯格RL,達斯A,等。早產兒預測研究:臨床風險評估係統。美國婦產科雜誌1996;174:1885-95。
美國婦產科醫師學會。ACOG實踐公告。早產危險因素評估。婦產科醫生臨床管理指南。第31號,2001年10月。(取代1995年6月第206號技術公報;委員會意見第172號,1996年5月;委員會第187號意見,1997年9月;1998年2月第198號委員會意見;委員會意見251號,2001年1月)。 Obstet Gynecol. 2001;98:709–16.
Hoyme烏蘭巴托。務實預防早產和循證醫學。Arch Gynecol Obstet 2016; 294:1-3。
亞當斯MM,埃拉姆-埃文斯LD,威爾遜HG,吉爾伯特DA。早產複發率及其相關因素。《美國醫學協會雜誌》上。2000; 283:1591-6。
Esplin MS, O 'Brien E, Fraser A,等。估計自發性早產的複發。婦產科雜誌,2008;112:516-23。
Durnwald C, Walker H, Lundy J, Iams JD。按產科史和宮頸長度分類的早產複發率。中華婦產科雜誌2005;193:1170-4。
Jakobsson M, Gissler M, Sainio S, Paavonen J, Tapper AM。宮頸上皮內瘤變手術治療後早產。婦產科雜誌2007;109:309-13。
先聲奪人。中國農業科學研究院,中國農業科學研究院,2016。助理主任A. Regalia (www.sigo.it).
梁振忠,彭文偉,梁永泰,潘方雄,黃淑敏,劉誌強。孕18-22周宮頸長度預測香港中國婦女自發性早產。超聲婦產科雜誌2005;26:713-7。
Granese R, Mantegna S, Mondello S,等。早產:單中心人群的發生率、危險因素和妊娠中期宮頸長度。為期兩年的回顧性研究。中國醫藥科學,2017;21:4270-7。
馬丁JA,漢密爾頓BE,薩頓PD,等。疾病控製和預防中心國家衛生統計中心國家生命統計係統。出生率:2007年最終數據。國家生命統計代表2010;58:1-85。
羅梅羅,李誌強,李誌強,等。陰道孕酮用於預防短宮頸單胎妊娠早產和不良圍產期結局:個體患者數據的薈萃分析。中華婦產科雜誌,2017;218:161-80。
Saccone G, Simonetti B, Berghella V.經陰道超聲宮頸長度預測足月自然分娩:係統回顧和薈萃分析。問卷。2016; 123:16-22。
歐文J, Iams JD。我們對宮頸超聲的了解。謝明圍產期,2003;27:194-203國家兒童健康和人類發展研究所母胎醫學單位網絡。
意大利骨科生態學報,siog 2015。Gruppo Editoriale EDITEAM。
Berghella V, Palacio M, Ness A, Alfirevic Z, Nicolaides KH, Saccone G.宮頸長度篩查預防單胎妊娠伴先期早產:使用個體患者水平數據的隨機對照試驗的係統回顧和薈萃分析超聲婦產科雜誌,2017;49:322-9。
王誌強,王誌強,等。實施經陰道超聲宮頸長度普適性篩查後減少先兆早產的發生率。中華婦產科雜誌,2018;5:1-6。
Van der Ven J, Van Os MA, Kazemier BM,等。妊娠中期宮頸長度預測低風險婦女早產的能力:一項全國隊列研究。中華婦產科雜誌2015;94:1223-34。
好了。早產:方法、證據和建議。指導2015;25。
林k . SOGC。臨床實踐指南。超聲宮頸長度評估在預測單胎妊娠早產中的應用。《婦產科雜誌》2011;33:486-99。
世界衛生組織概況介紹第363號。2014年11月。可以在:http://www.who.int/mediacentre/factsheets/fs363/en/.訪問2016年3月16日。
陰道孕酮用於無症狀宮頸縮短和宮頸長度普遍篩查的情況。美國婦產科雜誌,2012;206:101-3。
Khalifeh A, Berghella V.在沒有早產的單胎妊娠中普遍進行宮頸長度篩查:應該實施的十個原因。美國婦產科雜誌。2016;214:603。
羅梅羅,王誌強,王誌強,等。妊娠中期超聲檢查無症狀宮頸短的婦女陰道孕激素可降低早產和新生兒發病率:對個別患者資料的係統回顧和薈萃分析。美國婦產科雜誌。2012;206:124 e1-19。
FIGO母嬰醫學最佳實踐工作組。國際婦產科聯合會。母胎醫學最佳實踐。中華婦產科雜誌2015;128:80-2。
羅梅羅R, Nicolaides KH, Conde-Agudelo A,等。陰道孕酮降低單胎妊娠和短宮頸婦女妊娠< 34周的早產:包括optimum研究數據的最新薈萃分析。超聲婦產科雜誌。2016;48:308-17。
Vintzileos AM, Visser GH。對妊娠中期宮頸短的婦女的幹預措施:哪些有效?超聲婦產科雜誌,2017;49:295-300。
確認
作者感謝所有這些早產兒家庭的支持。
資金
這項研究沒有從公共、商業或非營利部門的資助機構獲得任何特定的資助。
數據和材料的可用性
數據共享不適用於本文,因為在目前的研究中沒有生成或分析數據集。
作者信息
作者及隸屬關係
貢獻
所有作者都做出了實質性的貢獻,並批準了文章的最終版本。RG和EG在文章的起草、研究的概念和設計、數據的分析和解釋方麵做出了重大貢獻。RF和GC對重要的知識內容進行了批判性的修改,做出了實質性的貢獻。數據分析在數據的獲取、分析和解釋方麵做出了重大貢獻。GD在數據獲取和分析方麵做出了重大貢獻。GC在數據采集和分析方麵做出了重大貢獻。IF在獲取數據和分析方麵作出了重大貢獻。RG在數據的獲取和解釋方麵做出了重大貢獻。OT在最終批準提交的版本中做出了重大貢獻。
相應的作者
道德聲明
倫理批準並同意參與
是的
發表同意書
是的
相互競爭的利益
作者宣稱他們之間沒有利益衝突。
出版商的注意
beplay外围下载施普林格自然對出版的地圖和機構從屬關係中的管轄權主張保持中立。
權利和權限
開放獲取本文根據創作共用屬性4.0國際許可協議(http://creativecommons.org/licenses/by/4.0/),允許在任何媒介上不受限製地使用、分發和複製,前提是您對原作者和來源給予適當的讚揚,提供到創作共用許可證的鏈接,並注明是否進行了更改。創作共用公共領域奉獻棄權書(http://creativecommons.org/publicdomain/zero/1.0/)除另有說明外,適用於本條所提供的資料。
關於本文
引用本文
格蘭尼斯,R,吉托,E,德安吉洛,G。et al。早產:單中心人群7年回顧性研究。兒科J醫院45, 45(2019)。https://doi.org/10.1186/s13052-019-0643-9
收到了:
接受:
發表:
DOI:https://doi.org/10.1186/s13052-019-0643-9
關鍵字
- 出生
- 早產
- 風險因素
- 宮頸長度
- 經陰道子宮頸普查