摘要
背景
在包括埃塞俄比亞在內的許多低收入國家,人類免疫缺陷病毒(HIV)感染和低出生體重(LBW)仍然是重大公共衛生問題。然而,母親感染艾滋病毒對出生體重的影響還沒有得到徹底的探索,現有的研究報告了相反的結果。我們在埃塞俄比亞南部的一家三級醫院調查了孕產婦HIV感染與LBW之間的關係。
方法
一項回顧性隊列研究基於2014年9月至2017年8月在埃塞俄比亞南部哈瓦薩大學綜合專科醫院分娩的277名艾滋病毒陰性和252名艾滋病毒陽性母親的醫療記錄。采用係統采樣法進行編碼識別,采用預測提取形式提取相關信息。擬合多變量二元logit模型,在調整潛在混雜因素的同時,檢驗暴露與結果之間的關係。調整比值比(AOR)和95%置信區間(CI)用於總結分析結果。
結果
hiv陰性婦女所生嬰兒的出生體重均值(±標準差)(3.1±0.7 kg)顯著高於hiv陽性婦女所生嬰兒的出生體重均值(3.0±0.6 kg) (p= 0.020)。hiv暴露組的LBW患病率(22.2%)也明顯高於未暴露組(13.7%)(p= 0.011)。在經多個協變量調整後的logit模型中,hiv陽性婦女生下低體重嬰兒的幾率是hiv陰性婦女的4倍(AOR = 4.03, 95% CI: 2.01-8.06)。其他顯著的LBW預測因素有農村居住地(AOR = 2.04, 95% CI: 1.16-3.60)、產前貧血(AOR = 3.17, 95% CI: 1.71-5.90)、慢性高血壓(AOR = 3.68, 95% CI: 1.10-12.46)和子癇前期(AOR = 6.80, 95% CI: 3.00-15.38)。
結論
母體HIV感染與LBW幾率增加有關。艾滋病毒預防活動也可能有助於降低體重。
背景
低出生體重(LBW)定義為出生時體重低於2500克,是早產或宮內生長受限的結果[1].全球有2100萬新生兒出生時患有低出生體重,相當於所有新生兒的15% [2].低收入國家和高收入國家之間低體重體重負擔的差異是顯而易見的,歐洲和北美的患病率仍低於8%,而撒哈拉以南非洲和南亞的患病率分別超過14%和25% [2].世界衛生大會關於在2012年至2025年期間將低體重體重減少30%的目標在很大程度上仍無法實現[3.,4].
在埃塞俄比亞,目前沒有關於低體重體重全國流行率的可靠數據。2004年,聯合國兒童基金會估計全國流行率為20% [1].根據2016年埃塞俄比亞人口與健康調查(DHS),基於母親的主觀報告,小產子的流行率估計為13% [5].最近的一項係統審查將埃塞俄比亞列為早產負擔最高的10個國家之一[6].另一項係統綜述彙集了過去30年在埃塞俄比亞不同地方進行的小規模研究,估計總患病率為17.3% [7].
低出生體重是母胎營養不良的代理指標,並導致多種短期和長期的後遺症。出生時體重低於2.5公斤的嬰兒在嬰兒期死亡的可能性大約是同齡嬰兒的20倍[1].此外,極低出生體重的嬰兒往往具有較弱的免疫力和長期生長、認知和神經功能缺陷[8,9].低體重體重還與成年後罹患冠心病和糖尿病等慢性疾病的傾向增加有關[10,11].體重不足給家庭、衛生係統和社會帶來了巨大的經濟負擔[12].
艾滋病毒/艾滋病仍然是一個重大的全球公共衛生挑戰,特別是在撒哈拉以南非洲區域。2017年,近3700萬人感染了這種病毒,據估計,全球已報告180萬例新病例[13].埃塞俄比亞全國成人感染率為1.1%,有60多萬人感染艾滋病毒,是該地區受艾滋病毒影響最嚴重的國家之一[5,14].2011年,育齡婦女的患病率為1.9% [15].據估計,為預防艾滋病毒母嬰傳播(PMTCT),孕婦抗逆轉錄病毒治療的覆蓋率為70% [16].
孕產婦hiv感染與LBW之間的關係尚未得到充分的研究,現有研究結果不一致[17].其中,在馬拉維進行的研究[18],肯尼亞[19],美利堅合眾國[20.]和埃塞俄比亞[21,22]發現孕產婦HIV感染與LBW之間存在顯著相關性。相反,尼日利亞的研究[23],坦桑尼亞[24]、印度[25]和意大利[26研究發現,艾滋病毒陽性和陰性婦女所生嬰兒的出生體重沒有顯著差異。一項係統綜述發現孕產婦艾滋病毒感染與低體重體重之間存在顯著相關性;然而,該分析在原始研究中發現了相當大的異質性,這表明這種關係可能在不同的環境中有所不同[17].在目前的研究中,我們檢查了埃塞俄比亞南部HU-CSH中HIV和LBW狀態之間的關係。
方法
研究背景
埃塞俄比亞協和醫院是一所大學附屬的三級公立醫院,位於埃塞俄比亞南部民族主義者和人民地區首府哈瓦薩市。這家擁有400張病床的醫院每年為大約13,000名住院病人和95,000名門診病人提供服務,並為超過1,000萬人口提供轉診服務。基於艾滋病毒陽性婦女在預防母嬰傳播隨訪中的高病例負荷,特意選擇HU-CSH進行研究。在醫院,根據國家議定書,定期向所有孕婦提供由提供者發起的產前保健谘詢和艾滋病毒檢測。
研究設計和抽樣方法
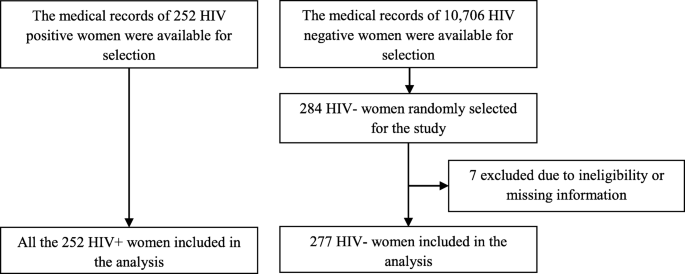
本回顧性隊列研究於2018年1月至3月在該院進行。艾滋病毒陽性婦女的生育被認為是暴露群體;而那些艾滋病毒陰性婦女所生的孩子則構成了未暴露的群體。最終,對兩組出生嬰兒的出生體重進行統計比較,並對所選混雜因素進行校正。2014年9月至2017年8月在HU-CSH分娩單胎活產的所有艾滋病毒陽性和陰性婦女都被認為符合研究條件,那些缺乏關於暴露或結局狀況的醫療信息的婦女被排除在外。
我們原本打算對568對母嬰的醫療記錄進行抽樣,其中包括284名hiv陽性母親和284名hiv陰性母親。這一樣本量是采用兩種人口比例公式得出的,其規格分別為80%冪、95%置信水平、暴露和未暴露受試者之間的1:1比值以及未暴露和暴露受試者之間的LBW預期患病率分別為3.2和9.8% [27].
關於抽樣程序,我們首先確定了參考期內在該機構分娩的所有艾滋病毒陽性和陰性婦女的名單,並為這兩組製定了不同的抽樣框架。從現有的10,706名hiv陰性婦女中,我們使用係統隨機抽樣方法選擇了284名。然而,我們納入了所有艾滋病毒陽性婦女的可用醫療記錄(n= 252),因為可用的數字低於我們最初打算抽樣的數字。最終,我們訪問了所選的醫療記錄,並進一步評估了記錄的合格性和完整性(圖2)。1).
數據收集程序和研究變量
八名訓練有素的主管和數據收集人員使用結構化和預先測試的數據提取表單從醫療記錄中提取數據。對於hiv陰性的母親,從ANC或出生記錄中提取基本社會人口學特征、出生體重、產科史、產科並發症發生情況和妊娠長度等信息。對於艾滋病毒陽性的母親,同樣的一組變量加上與抗逆轉錄病毒治療(ART)和艾滋病毒進展有關的信息是從預防母嬰傳播登記係統或出生記錄中提取的。在醫院,所有新生兒出生後立即使用校準的兒科秤稱重。測量結果被記錄到最接近100克。
該研究的結果變量是出生體重分為正常出生體重(2500 - 4000 g)或LBW(出生體重小於2500 g)。本研究中考慮的其他自變量(潛在混雜因素)包括產婦年齡、新生兒性別、常住地點(城市、農村)、妊娠期、早產、產婦妊娠晚期體重、貧血和產科並發症(慢性高血壓、妊娠期糖尿病、產婦貧血、子癇前期)的發生。
數據管理與分析
對提取的信息進行完整性檢查,輸入EPI INFO version 7.0軟件,然後導出到SPSS version 23進行分析。數據彙總使用頻率分布和集中趨勢和色散的措施。根據變量的性質,使用卡方檢驗或獨立t檢驗比較hiv陽性和陰性母親的基本特征。兩項檢驗的統計假設——卡方檢驗預期頻率的充分性以及後者的分布正態性和同方差性——按照標準程序進行了檢驗。擬合了雙變量和多變量二元logit模型,以檢驗艾滋病毒與出生體重狀況之間的關係。在多變量模型中,進一步調整了多種潛在混雜因素的相關性。通過運行多個簡單的邏輯回歸分析和變量來確定潛在的混雜因素p-值小於或等於0.25被認為是潛在的混雜因素,因此在多變量模型中進行了調整。粗(COR)和調整比值比(AOR), 95%置信區間(CI)用於總結分析結果。采用Hosmer -Lemeshow統計方法評估模型的擬合優度。
道德的考慮
獲得了哈瓦薩大學醫學和健康科學學院機構審查委員會(IRB)的倫理許可。為確保隱私,可識別的數據是從醫療記錄中提取的。
結果
Socio-demographic特點
529對母嬰(252名接觸者和277名未接觸者)的數據被認為適合分析。研究參與者的平均(±SD)年齡的比較表明,艾滋病毒陽性母親的年齡(28.5±4.6歲)明顯大於艾滋病毒陰性母親的年齡(25.9±5.0歲)(p< 0.001)。同樣,艾滋病毒陽性母親的比例(72.6%)高於艾滋病毒陰性婦女(58.8%)(p= 0.001)。艾滋病毒陽性的女性懷孕的頻率也高於其他女性(p< 0.001)。兩組新生兒性別差異無統計學意義(p= 0.240)1).
分娩方式和產科並發症
HIV陰性(57.0%)和陽性(57.9%)母親自然陰道分娩的比例相當(p= 0.192),足月妊娠(37 ~ 42周)者占88.8 %,足月妊娠者占93.3% (p= 0.835)。表2比較了兩組的產科和醫療並發症的程度,在膜早破(PROM)和慢性高血壓的患病率方麵,沒有觀察到有統計學意義的差異(p< 0.05)。然而,與hiv陰性女性相比,hiv陽性女性尿路感染(UTI)和性傳播感染(STI)的患病率明顯更高;前置胎盤、早剝和子癇前期的發生率較低(p< 0.05)。
hiv陰性(12.5±1.6 g/dl)和陽性(12.6±1.5 g/dl)母親的平均(±SD)血紅蛋白水平大致相同(p= 0.510)和貧血患病率(血紅蛋白低於11 g/dl)平衡(p= 0.906)。另一方麵,較高比例的hiv陽性婦女在妊娠晚期體重低於50公斤(p< 0.001)(表2).
艾滋病毒陽性受試者中與治療相關的疾病
絕大多數(84.5%)艾滋病毒陽性母親正在接受高效抗逆轉錄病毒療法(HAART), 89.2%在當前懷孕前開始接受治療。大多數艾滋病毒陽性母親采用TDF-3TC-EFV聯合治療方案。平均(±SD)基線CD4診斷時計數為343(±254)個細胞/mm3.指標妊娠期間的相應水平為556(±275)個細胞/mm3..在懷孕期間,75.1%的女性患有乳糜瀉4計數超過350個細胞/毫米3..根據世界衛生組織(WHO)艾滋病毒/艾滋病分期體係,86.1%屬於i期(表2)3.).
新生兒的胎齡和出生體重
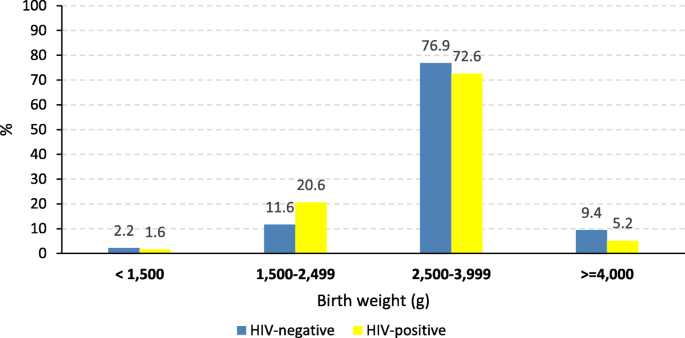
感染艾滋病毒婦女所生嬰兒的平均出生體重(±SD)(3.0±0.6 kg)明顯低於未感染艾滋病毒婦女所生嬰兒的平均出生體重(3.1±0.7 kg) (p= 0.020)。暴露組LBW患病率(22.2%)明顯高於未暴露組(13.7%)(p= 0.011);然而,兩組間出生體重極低(< 1500 g)的嬰兒比例沒有顯著差異(圖2)。2).
母親艾滋病毒感染狀況與出生體重之間的關係
在雙變量logistic回歸分析中;母親HIV狀況和其他8個協變量(母親年齡、居住地、貧血、慢性高血壓、子癇前期、妊娠、母親體重、胎盤早剝和懷孕期間性傳播感染)有相關性p-value小於0.25,作為多變量模型的候選變量。在多變量模型中,母親艾滋病毒狀況和其他四個變量(居住地、母親貧血、慢性高血壓和子癇前期)保持其統計顯著性。
在雙變量模型中,艾滋病毒陽性婦女的LBW幾率比其對手增加了1.80倍(COR = 1.80, 95% CI: 1.14-2.83)。在對其他潛在混雜因素進行調整的多變量模型中,hiv陽性母親生下低體重嬰兒的幾率增加了4倍(AOR = 4.03, 95% CI: 2.01-8.06)。其他顯著的LBW預測因素為農村居住地點(AOR = 2.04, 95% CI: 1.16-3.60)、產前貧血(AOR = 3.17, 95% CI: 1.71-5.90)、慢性高血壓(AOR = 3.68, 95% CI: 1.10-12.46)和子癇前期(AOR = 6.80, 95% CI: 3.00-15.38)(表2)4).
討論
目前這項研究的目的是檢查母親艾滋病毒血清狀態與低體重體重之間的關係,分析表明,艾滋病毒陽性婦女生低體重體重嬰兒的可能性是艾滋病毒陰性母親的四倍。同樣,艾滋病毒陰性婦女所生的嬰兒平均重100克。代表LBW獨立危險因素的其他變量是農村居住地、孕產婦貧血、慢性高血壓和先兆子癇。
以前的研究也提供了關於孕產婦艾滋病毒感染與出生體重之間正相關的證據。一項彙總了52項研究結果的薈萃分析得出結論,孕產婦HIV感染與LBW (OR = 1.7)和早產(OR = 1.6)顯著相關[17].類似地,另一項係統綜述報告稱,艾滋病毒感染增加了低出生體重(RR = 1.6)和早產(相對風險(RR) = 1.5)的風險,尤其是在撒哈拉以南非洲地區[28].關於在埃塞俄比亞進行的研究,西北地區進行的兩項以醫院為基礎的研究[21]和北方[22部分地區報告了更強的相關性(OR分別為5.2和6.1)。與我們的結果相反,埃塞俄比亞西南部的一項研究沒有發現顯著的關聯,但該研究可能存在不足,因為它招募了較少數量的艾滋病毒陽性受試者[29].在包括馬拉維在內的其他發展中國家進行的研究也報告了顯著的關係[18],肯尼亞[19]及喀麥隆[30.].
母體感染艾滋病毒可通過多種複雜的生物和心理社會途徑導致低出生體重。一項係統綜述假設hiv誘導的人體免疫係統損傷可能介導HIV-LBW關係[17].艾滋病毒感染也可能通過誘發包括貧血在內的可獨立限製出生體重的產科並發症而增加對低體重體重的易感性[31,32].最近的一項研究表明,基於蛋白酶抑製劑的抗逆轉錄病毒療法可能導致LBW和早產[33].此外,營養不足,包括微量營養素缺乏,這在感染艾滋病毒的孕婦中更為常見,可能易患低體重體重。艾滋病毒感染會降低食欲,導致營養吸收不良,改變新陳代謝,增加對必需營養素的需求,從而引起消瘦綜合征,從而導致LBW [34].以往比較艾滋病毒感染婦女和未感染婦女微量營養素狀況的橫斷麵研究表明,艾滋病毒陽性婦女缺乏維生素A、鐵、葉酸和鋅的情況更為常見[35,36,37,38].此外,艾滋病毒陽性和陰性女性可能沒有可比的社會經濟背景,後者更有可能陷入貧困、缺乏社會支持、壓力和藥物濫用,這些都可能導致體重不足。
我們還確定了產婦貧血作為LBW的獨立預測因子,調整後的優勢比為3。68項隊列研究和病例對照研究的meta分析也承認貧血是LBW的危險因素,OR為1.2 [31].母體貧血可限製胎兒供氧,導致生長受限[39].母體低血紅蛋白也可能改變胎盤質量、大小、形態和血運化,從而削弱胎兒生長[40,41,42].貧血也可能間接表明產婦營養不佳,這是低體重體重的重要危險因素[40].
在這項研究中,患有慢性高血壓(OR = 3.7)或先兆子癇(OR = 6.8)的母親分娩低體重嬰兒的幾率更高。一項係統綜述得出結論,患有慢性高血壓的孕婦LBW和早產的發生率分別為17 - 28% [43].挪威的一項研究得出結論,子癇前期使出生體重降低5%至25%,這取決於疾病的嚴重程度和發病時間[44].據推測,產婦高血壓疾病通過多種機製降低新生兒體重,包括減少子宮胎盤血流量和引起胎盤功能不全[45].
在解釋本研究結果時,應考慮到以下局限性。首先,由於該研究僅限於一家醫院,因此該研究的外部有效性可能會受到某種程度的質疑。其次,hiv陽性和陰性女性在可以獨立預測LBW的相關變量中可能沒有相似的背景特征,因此研究結果可能受到選擇偏差的影響。第三,由於研究是在三級醫院進行的,兩組患者LBW的患病率可能被高估,特別是在hiv陰性組。在這裏需要注意的是,艾滋病毒陰性婦女最終可能會在先進的設施中分娩,這可能是由於產科並發症的發生,需要專門的護理。然而,艾滋病毒陽性的婦女可能並不一定如此,因為她們通常會被要求在更高的設施生產。第四,由於使用次要數據而導致的關鍵變量(如社會經濟地位、藥物使用等)的缺失可能導致殘留混雜。第五,由於大多數艾滋病毒陽性婦女接受抗逆轉錄病毒治療,相關變量之間的自然關係可能被低估了。第六,當我們用優勢比來衡量暴露和結果之間的關係時,真實的關係可能被高估了。有一個普遍的共識是,隨著結果的流行,OR傾向於高估相對風險。
結論
我們的發現表明,母親感染艾滋病毒與低出生體重風險增加有關。低出生體重的其他獨立危險因素為農村居住地、孕產婦貧血、慢性高血壓和先兆子癇。艾滋病毒預防活動可能有助於減少低體重體重的發病率。
縮寫
- 優勢:
-
調整優勢比
- 置信區間:
-
置信區間
- 林後:
-
粗優勢比
- 國土安全部:
-
人口與健康調查
- 雞尾酒療法:
-
高活性抗逆轉錄病毒療法
- 艾滋病毒:
-
人體免疫缺陷病毒
- IRB:
-
機構檢討委員會
- 激光焊:
-
出生體重低
- 舞會:
-
膜早破
- SD:
-
標準偏差
- SPSS:
-
社會科學軟件包
- STI:
-
性傳播感染。
參考文獻
聯合國兒童基金會和世界衛生組織。低出生體重:國家、區域和全球估計。紐約:兒童基金會;2004.
聯合國兒童基金會。低出生體重:數據。訪問地址:https://data.unicef.org/topic/nutrition/low-birthweight/。訪問時間:2019年7月12日。
世界衛生組織。世界衛生大會2025年全球營養目標:低出生體重政策簡報。訪問:https://www.who.int/nutrition/topics/globaltargets_lowbirthweight_policybrief.pdf;訪問時間:2018年12月12日。
張曉毅,張曉明,張曉明,等。2015年國家、地區和全球低出生體重估計,與2000年的趨勢:係統分析。《柳葉刀》全球健康雜誌2019;7(7):e849-60。
中央統計局(CSA)[埃塞俄比亞]和ICF。2016年埃塞俄比亞人口與健康調查。亞的斯亞貝巴和羅克維爾:CSA和ICF;2016.
Chawanpaiboon S, Vogel JP, Moller S, Lumbiganon P, Petzold M, Hogan D, Landoulsi W,等。2014年全球、區域和國家早產水平估計:係統回顧和建模分析。《柳葉刀》2018年;http://dx.doi.org/10.1016/s2214 - 109 x(18) 30451 - 0。
Endalamaw A, Engeda EH, Ekubagewargies DT, Tefera MA。埃塞俄比亞的低出生體重及其相關因素:係統回顧和薈萃分析。中華兒科雜誌。2018;44:41。
拉奇布R,阿拉姆DS, Sarker P,艾哈邁德SM,阿拉G,尤努斯M,等。低出生體重與孟加拉國農村兒童免疫功能改變有關:一項出生隊列研究中華臨床醫學雜誌,2007;29(3):344 - 344。
吳誌強,李誌強,李誌強,等。低出生體重兒的認知和運動結果:南亞研究的係統回顧和薈萃分析。BMC兒科2019;19:35。
成人疾病的胎兒起源。兒童與青少年衛生保健。2011;41(6):158-76。
Barker DJP, Osmond C, Kajantie, Eriksson J.生長與慢性疾病:赫爾辛基出生隊列的發現。生物學報。2009;36:445-58。
阿爾蒙德D,蔡KY,李DS。低出生體重的代價。經濟研究,2005;(3):1031-83。
誰。全球衛生觀察站:艾滋病毒/艾滋病。訪問地址:https://www.who.int/gho/hiv/en/。訪問時間:2018年12月11日。
中央統計局[埃塞俄比亞]和ICF國際。2011年埃塞俄比亞人口與健康調查。亞的斯亞貝巴和卡爾弗頓:中央統計局和國際統計聯合會;2012.
聯邦艾滋病毒/艾滋病防治辦公室[埃塞俄比亞]。埃塞俄比亞艾滋病毒預防:2018-2020年國家路線圖。亞的斯亞貝巴:FHAPCO;2018.
世界銀行。埃塞俄比亞——抗逆轉錄病毒治療對預防母嬰傳播的覆蓋率(感染艾滋病毒的孕婦的百分比)。訪問地址:https://tradingeconomics.com/ethiopia/antiretroviral-therapy-coverage-for-pmtct-percent-of-pregnant-women-living-with-hiv-wb-data.html。2019年10月7日訪問。
肖鵬,周勇,陳勇,楊敏,宋旭,石勇,等。母體HIV感染與低出生體重和早產之間的關係:隊列研究的薈萃分析。BMC妊娠分娩。2015;15(246)。
Turner AN, Tabbah S, Mwapasa V, Rogerson SJ, MeshnickSR, William Ackerman W,等。孕產婦HIV-1疾病嚴重程度與馬拉維婦女不良分娩結局相關:一項隊列研究獲得性免疫缺陷綜合征,2013;64(4):392-9。
張曉明,張誌剛,張誌剛,張誌剛,等。人類免疫缺陷病毒1型感染與妊娠結局的關係。ObstetGynecol。1994, 83(4): 495 - 501。
艾裏斯J,威廉姆斯H,格雷夫斯W,林德賽MK.人類免疫缺陷病毒感染是圍產期不良結局的危險因素。Am J產科醫院。2002年,186(5):903 - 6。
Zeleke BM, Zelalem M, Mohammed N.埃塞俄比亞西北部一家轉診醫院的低出生體重發生率和相關因素。《泛非醫學雜誌》2012;12:4。
gebrezabiherher Y, Haftu A, Weldemariam S, Gebrehiwet H.埃塞俄比亞北部Adwa總醫院足月新生兒低出生體重患病率及危險因素Obstet Gynecol Int 2017;doi: 10.1155 / 2017/2149156。
Awoleke喬。尼日利亞拉各斯低出生體重嬰兒的產婦危險因素。中華婦產科雜誌,2012;28(1):1 - 6。
Mitao M, Philemon R, Obure J, Mmbaga BT, Msuya S, Mahande MJ。坦桑尼亞北部低出生體重相關的危險因素和不良圍產期結局:一項基於登記的回顧性隊列研究。中華生態學報。2016;5(1):75-9。
王曉明,王曉明,王曉明,等。孕婦免疫缺陷病毒感染對妊娠結局的影響。艾滋病護理。2011;23(12):1562-9。
buceri A, Luchini L, Rancilio L.艾滋病毒陽性和陰性靜脈注射吸毒者的妊娠結局。中華婦產科生殖生物學雜誌,1997;32(2):169-74。
肯尼亞婦女中低出生體重和早產的患病率及其相關性。碩士論文:華盛頓大學,2016。
Wedi CO, Kirtley S, Hopewell S, Corrigan R, Kennedy SH, Hemelaar J.與孕產婦HIV感染相關的圍產期結局:係統回顧和薈萃分析。柳葉刀艾滋病毒。3 (1): e33-48。2016;
張誌剛,張誌剛,張誌剛,等。吉馬大學專科醫院新生兒低體重發生率及相關因素分析。埃塞俄比亞兒童健康雜誌。2015;11(1):45-53。
李誌強,李誌強,李誌強。喀麥隆郊區的低出生體重:臨床分界、發病率、預測因素和並發症的分析。BMC妊娠分娩。2015;15:288。
Figueiredo A, Gomes-Filho IS, Silva RB, Pereira PS, Da Mata FA, Lyrio AO等。產婦貧血和低出生體重:係統回顧和薈萃分析。營養。2018;10(5):601。
Belperio PS, Rhew DC。攜帶人類免疫缺陷病毒的個體貧血的患病率和結局:文獻的係統回顧Am J Med 2004;116(Suppl 7A): 27S-43S。
Saleska JL, Turner AN, Maierhofer C, Clark J, Kwiek JJ。低收入和中等收入國家感染HIV-1的婦女在懷孕期間使用抗逆轉錄病毒治療和不良分娩結果:係統綜述獲得性免疫缺陷綜合征。2018年,79(1):1 - 9。
Duggal S, Chugh TD, Duggal AK。HIV和營養不良:對免疫係統的影響。臨床開發免疫。2012。https://doi.org/10.1155/2012/784740.
穆魯A,卡蘇A,胡睿K,泰根B, Yitayaw G,中森M,等。埃塞俄比亞西北部熱帶地區感染艾滋病毒和未感染艾滋病毒的婦女懷孕期間缺乏維生素A。2011年BMC公共衛生;11: 569。doi: 10.1186 / 1471-2458-11-569。
Moodley D, Moodley J, Coutsoudis A, Coovadia HM, Gouws E.正常和hiv感染孕婦維生素A水平。中華醫學雜誌,1998;29(2):344 - 344。
弗裏斯H, Gomo E, Koestel P, Ndhlovu P, Nyazema N, Krarup H,等。艾滋病毒和孕婦血清葉酸、血清鐵蛋白和血紅蛋白的其他預測因素:津巴布韋的一項橫斷麵研究。中華臨床醫學雜誌,2001;29(6):366 - 366。
陳建民,陳建民,陳建民,等。血清銅和鋅水平與HIV-1血清陽性和艾滋病進展的關係。J獲得Immun缺陷綜合征。1991; 4:976 - 80。
Militello M, Pappalardo EM, Ermito S, Dinatale A, Cavaliere A, Carrara S. IUGR的產科管理。中華預防醫學雜誌2009;3(1):6-9。
孟達爾,孫誌強,張誌強,等。胎盤形態變化與孕婦貧血的相關性研究。中國生物醫學工程學報,2017;3(5):1400-7。
Stangret A, Wnuk A, Szewczyk G, Pyzlak M, Szukiewicz D.母體血紅蛋白濃度和紅細胞壓積值可能通過影響胎盤血管生成影響胎兒發育。中華母胎新生兒醫學雜誌,2017;30(2):199-204。
卡德羅夫N,科桑克G,王國傑,考夫曼P.增加胎兒胎盤血管生成在妊娠早期貧血婦女。《柳葉刀》雜誌。1998;352:1747-9。
Bramham K, Nelson-Piercy C, Poston L.慢性高血壓與妊娠結局:係統回顧和薈萃分析。BMJ。2014; 348: g2301。
Odegård RA, Vatten LJ, Nilsen ST, Salvesen KA, Austgulen R.子癇前期與胎兒生長。婦產科雜誌2000;96(6):950-5。
陳東,王偉。人胎盤microrna與子癇前期。中國生物醫學工程學報。2013;29(5):529。
確認
我們非常感謝哈瓦薩大學資助這項研究。我們衷心感謝醫院ANC、分娩和預防母嬰傳播部門的工作人員幫助我們製定抽樣框架和查閱醫療記錄。我們感謝數據收集者和主管實現這項研究。
數據和材料的可用性
由於機構規定,目前研究中分析的數據集不是公開的,但可以根據合理的要求從通訊作者那裏獲得。
資金
這項研究的資金支持來自埃塞俄比亞的哈瓦薩大學。然而,資助者在研究的實施和研究結果的解釋中沒有任何作用。
作者信息
作者及隸屬關係
貢獻
AZ構思並設計了該研究;收集、分析和解釋數據;並起草了手稿。SG和BE參與了研究的設計,並監督了實地調查和數據分析。所有作者都嚴格審查了手稿的知識內容,並批準了最終的手稿。
相應的作者
道德聲明
倫理批準並同意參與
獲得了哈瓦薩大學醫學和健康科學學院機構審查委員會的倫理許可。
發表同意書
不適用。
相互競爭的利益
作者宣稱沒有競爭利益。
額外的信息
出版商的注意
beplay外围下载施普林格自然對出版的地圖和機構從屬關係中的管轄權主張保持中立。
權利和權限
開放獲取本文遵循知識共享署名4.0國際許可協議,允許以任何媒介或格式使用、分享、改編、分發和複製,隻要您對原作者和來源給予適當的署名,提供知識共享許可協議的鏈接,並注明是否有更改。本文中的圖像或其他第三方材料包含在文章的創作共用許可協議中,除非在材料的信用額度中另有說明。如果材料未包含在文章的創作共用許可協議中,並且您的預期使用不被法定法規所允許或超出了允許的使用範圍,您將需要直接獲得版權所有者的許可。如欲查看本牌照的副本,請瀏覽http://creativecommons.org/licenses/by/4.0/.創作共用公共領域奉獻棄權書(http://creativecommons.org/publicdomain/zero/1.0/)適用於本條所提供的資料,除非在資料的信用額度中另有說明。
關於本文
引用本文
Zenebe, A, Eshetu, B. & Gebremedhin, S.埃塞俄比亞南部一家三級醫院孕產婦HIV感染與出生體重之間的關係:回顧性隊列研究。兒科J醫院46, 70(2020)。https://doi.org/10.1186/s13052-020-00834-3
收到了:
接受:
發表:
DOI:https://doi.org/10.1186/s13052-020-00834-3
關鍵字
- 出生體重低
- 母親感染艾滋病毒
- 埃塞俄比亞