摘要
目的和重要性
盡管近年來在影像學方麵取得了進展,但即使使用釓注射的磁共振成像(MRI)也很難區分垂體腺瘤和增生。我們描述一個來自原發性甲狀腺功能減退的反應性垂體增生的例子,模仿了一個兒童的垂體大腺瘤。
臨床表現
一名10歲男童表現為頭痛及身高生長停滯。MRI顯示鞍內及鞍上垂體腫塊。內分泌檢查顯示原發性甲狀腺功能減退。
幹預
患者開始服用左旋甲狀腺素,腫塊效應消退。
結論
原發性甲狀腺功能減退症在鑒別診斷垂體實性腫塊時應考慮。MRI顯示鞍及鞍上腫塊的患者進行甲狀腺功能檢查可以避免不必要的手術,避免不可逆的並發症。
案例展示
病史及體格檢查
一名在摩洛哥出生的10歲男孩,無並發症的懷孕後,父母為非近親,足月出生,在當地醫院就診,在過去的三個月裏出現枕骨頭痛和身高增長停滯:在過去的2年裏,他長了1厘米,從75-90歲下降th百分位到25th當時他的體重已經超過了50th75年th去年的百分之一。他沒有抱怨嘔吐、疲勞或其他症狀。
他的過去和家族史都很正常,認知發展正常。體格檢查顯示,他身高136厘米(25th百分位數),體重42公斤(75th(百分位),青春期前狀態,血壓120/67 mmHg,脈搏率72 bpm,甲狀腺不可觸摸。由於持續頭痛,他被轉到當地醫院的神經科醫生那裏,檢查正常眼底眼和視覺領域。
放射學和實驗室數據
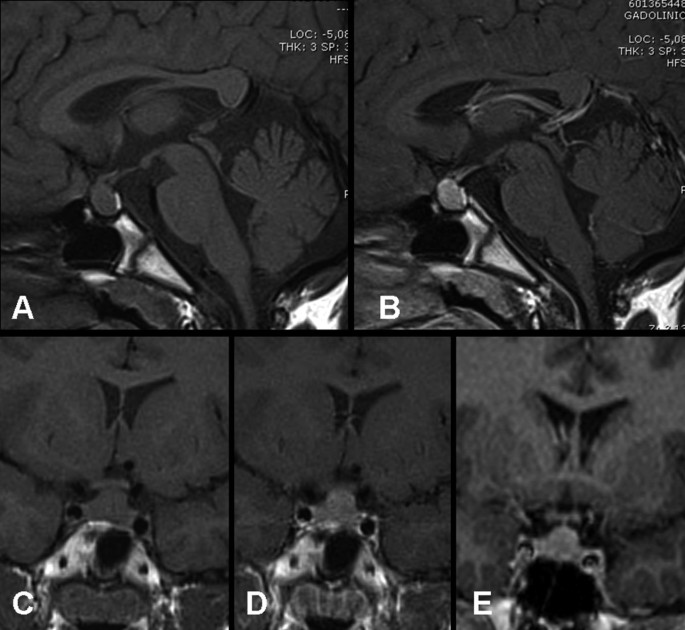
頭顱磁共振成像(MRI)排除器質性病變,並檢測到鞍內和鞍上垂體腫塊。灰質等強度增大,延伸至鞍上池,視交叉輕度壓迫。垂體柄和垂體後葉脫位。經釓處理後,質量均勻增強(圖1).
內分泌會診後進行血檢:全血計數、紅細胞沉降率、肝腎功能、抗腹腔篩查
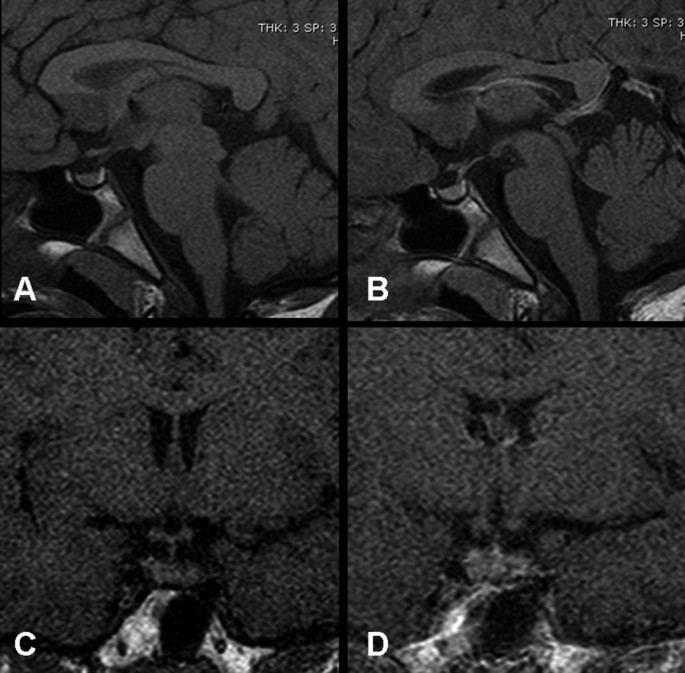
甲狀腺超聲顯示甲狀腺大小正常,回聲結構明顯不均一,回聲區低。彩色多普勒檢查顯示腺體彌漫性高血管化。圖示符合晚期慢性甲狀腺炎。根據臨床病史和實驗室資料,診斷為慢性自身免疫性(橋本氏)甲狀腺炎導致的原發性甲狀腺功能減退,垂體腫塊歸因於繼發性增生。患者開始服用左旋甲狀腺素50ug /d。3個月後,IGF-I和甲狀腺功能恢複正常1).身高生長速度增加(7厘米/年),最後一次來訪,在11歲,男孩的身高在50th百分位數,他不再抱怨頭痛。左旋甲狀腺素置換後5個月的MRI隨訪顯示腫塊效應消退(圖2).
討論
由於甲狀腺素反饋抑製的喪失以及隨之而來的促甲狀腺素釋放激素(TRH)的過度分泌,長期的甲狀腺功能減退症導致促甲狀腺素細胞增生,進而導致垂體腫大[6].甲狀腺功能減退患者垂體增生的發生率從25%到81%不等[7],在TSH水平≥50 μIU/ m8 l的患者中發生率較高(70%)[8].由於TRH對乳營養體細胞也有微弱的刺激作用,約四分之三的患者也可能出現輕度至中度高催乳素血症[7].然而,在我們的患者中,催乳素的輕微增加可能是由於腫物對漏鬥的壓迫,而不是由於乳營養體增生。
患有垂體增生和原發性甲狀腺功能減退的兒童很少出現繼發於鞍區擴張的神經係統症狀(3%)。他們就診時的不適與甲狀腺功能減退和青春期異常有關[7].大多數兒童由於原發性甲狀腺功能減退而出現生長停滯的症狀,生長激素(GH)的產生可能減少,因為甲狀腺素是刺激生長激素合成的因素之一[1].長期原發性甲狀腺功能減退也可能導致不可逆的垂體損傷,可導致一種或多種垂體激素缺乏[3.].因此,在我們的患者中,持續性頭痛必須歸因於甲狀腺功能減退,即使確切的機製尚不清楚。此外,IGF-1的減少可能是繼發於短暫的GH合成減少。
盡管近年來在影像學方麵取得了進展,但即使使用MRI加釓注射,仍然很難區分垂體腺瘤和增生。在影像學研究中,繼發性垂體增生常以均質增強病變為特征,在甲狀腺功能減退狀態開始後可迅速發展[9].未進行內分泌檢查的垂體腫塊解釋可能導致不必要的手術,導致不可逆的並發症[9- - - - - -11].T3、T4值偏高或偏高,可鑒別TSH分泌腺瘤。然而,甲狀腺功能減退和垂體增生的發生順序和時間進程尚未明確[5].文獻中描述了甲狀腺功能減退和垂體增生的合並診斷[12],但報道了另外兩種情況:a)磁共振成像顯示垂體腫塊的患者可能發現正常的甲狀腺功能。建議幾周後複查,因為最初正常的甲狀腺功能可能掩蓋了這些患者甲狀腺功能減退相關垂體增生的診斷[9];B)其他患者在甲狀腺功能減退後可能出現增生的快速進展[12].
在接受MR隨訪檢查的垂體腫大患者中,甲狀腺激素替代療法導致85%的垂體腫大患者的腺體變小[8].如果垂體腫塊對甲狀腺激素替代無反應或惡化,則應保留視交叉減壓手術,或獲得病理診斷[3.].在我們的患者中,基線甲狀腺功能測試與慢性自身免疫性甲狀腺炎繼發的原發性甲狀腺功能減退一致,在左旋甲狀腺素治療5個月後,重複垂體MRI顯示垂體腫塊完全消退。綜合臨床表現、激素研究和重複MRI檢查結果,診斷原發性自身免疫性甲狀腺功能減退繼發垂體增生。
結論
原發性甲狀腺功能減退症在鑒別診斷垂體實性腫塊時應予以考慮,特別是在身材矮小的兒童中。MR成像發現鞍部及鞍上腫塊的患者進行甲狀腺功能檢查可避免不必要的手術。
同意
本病例報告及其附屬圖像的發表已獲得患者親屬的書麵知情同意。本雜誌主編可查閱該書麵同意書的副本。
參考文獻
原發性甲狀腺功能減退繼發垂體增生:1例報告並文獻複習。腦垂體雜誌,2005,8:99-103。10.1007 / s11102 - 005 - 3281 - 8。
Eom KS, See-Sung C, Kim JD, Kim JM, Kim TY:原發性甲狀腺功能減退模擬垂體大腺瘤:甲狀腺激素替代治療後的消退。兒科放射學雜誌,2009,39(2):164-167。10.1007 / s00247 - 008 - 1012 - 9。
simeke, simekt, savaya - erdeve S, erdo土耳其mub, Döşoğlu M: 2例長期原發性甲狀腺功能減退青春期患者的垂體增生模擬垂體大腺瘤:病例報告及文獻複習。中華兒科雜誌2009,51(6):624-630。
徐愛潔,李濤:原發性甲狀腺功能減退繼發垂體增生症(附8例報告)。中國黨帶二客雜誌。2010,12(1):17-20。
Lee CY, Hsu HH, Lai HY, Lee ST:甲狀腺功能減退相關垂體增生的快速進展。中華神經外科雜誌2008,2(3):212-214。10.3171 / PED / 2008/2/9/212。
Koller KJ, Wolff RS, Warden MK, Zoeller RT:甲狀腺激素調節室旁核中促甲狀腺激素釋放激素mRNA水平。美國國家科學研究院。中國科學:地球科學,2017,29(4):729 -733。10.1073 / pnas.84.20.7329。
Beck-Peccoz P, brookker - davis F, Persani L, Smallridge RC, Weintraub BD:促甲狀腺激素分泌垂體瘤。中國生物醫學工程學報,1996,17(6):610-638。
Khawaja NM、Taher BM、Barham ME、Naser AA、Hadidy AM、Ahmad AT、Hamamy HA、Yaghi NA、Ajlouni KM:原發性甲狀腺功能減退患者垂體腫大。中國生物醫學工程學報,2006,12(1):29-34。
Shimono T, Hatabu H, Kasagi K, Miki Y, Nishizawa S, Misaki T, Hiraga A, Konishi J:原發性甲狀腺功能減退患者垂體增生的快速進展:磁共振成像證明。中華放射學雜誌,1999,(2):383-388。
Chan AW, MacFarlane IA, Foy PM, Miles JB:原發性甲狀腺功能減退引起的垂體腫大和高催乳素血症:診斷的錯誤和延誤。中華神經外科雜誌1990,4(2):107-112。10.3109 / 02688699008992708。
Riedl S, Frisch H:一個伴有性腺發育不良和原發性甲狀腺功能減退的女孩的垂體增生。中國科學d輯,1997,47(3):126-130。10.1159 / 000185447。
Samaan NA, Osborne BM, Mackay B, Leavens ME, Duello TM, Halmi NS:原發性甲狀腺功能減退繼發垂體腺瘤的內分泌和形態學研究。中華內分泌雜誌。1997,45(5):903-911。10.1210 /研究報告- 45 - 5 - 903。
作者信息
作者和聯係
相應的作者
額外的信息
相互競爭的利益
作者聲明他們沒有競爭利益。
作者的貢獻
RF進行了診斷,並參與了手稿的起草。UR進行了核磁共振成像。RFA參與了MRI分析。MB有助於患者內分泌隨訪。ADP參與了對手稿的嚴格修改,並最終批準了即將出版的版本。
所有作者閱讀並批準了最終稿件。
權利和權限
本文由BioMed Central Ltd.授權發布。這是一篇開放獲取文章,根據創作共用授權協議(http://creativecommons.org/licenses/by/2.0),它允許在任何媒體上不受限製地使用、分發和複製,隻要原著被恰當地引用。
關於這篇文章
引用這篇文章
弗朗切斯基,羅劄尼戈,U。et al。後天性甲狀腺功能減退繼發垂體增生1例。斜體字J Pediatr3715(2011)。https://doi.org/10.1186/1824-7288-37-15
收到了:
接受:
發表:
DOI:https://doi.org/10.1186/1824-7288-37-15
關鍵字
- 甲狀腺功能減退
- 垂體腺瘤
- 原發性甲狀腺功能減退
- 垂體質量
- 重複磁共振成像