摘要
背景
結節性硬化症(TSC)患者癲癇發作通常發生在一歲以內,通常在此之前腦電圖(EEG)會逐漸惡化,並可能影響發育結果。雖然TSC的早期診斷為在癲癇發作前監測患者提供了巨大的機會,但關於嬰兒癲癇發作前TSC的神經學表現的報道仍然很少。在這裏,我們描述了一組TSC嬰兒的早期腦電圖活動、臨床和遺傳數據以及發育評估,目的是確定神經發育結果的可能預後因素。
方法
我們報告了六個產前或圍產期診斷為TSC的嬰兒,他們在生命的前兩年內接受了連續的視頻腦電圖記錄。根據發作間期癲癇樣放電的分布和強度對腦電圖進行分類,並在發作間期放電時引入維加巴特林。通過標準化量表評估精神運動發育、認知功能和行為問題。分子檢測包括點突變和缺失/重複分析TSC1而且TSC2.
結果
平均4月齡出現腦電圖異常。6名患者中有4人出現癲癇發作。腦電圖異常先於臨床癲癇發作。癲癇控製良好的兩名患者表現出正常發育,而其他兩名患者表現出精神運動延遲。沒有癲癇發作的患者發育正常。一種致病的變異TSC2除一人外,所有病人都檢測到了基因。未發現突變的小鼠不會癲癇發作,神經發育正常。值得注意的是,兩例預後最差的患者(即癲癇控製不良和智力/行為障礙)均攜帶GAP域的致病性變異TSC2.
結論
我們的報告支持在TSC患者發作前進行腦電圖監測的重要性,以及無論發作類型如何,及時控製發作與積極的神經發育結果之間的相關性。我們的結果還表明遺傳背景可能在影響結果中發揮作用。
簡介
結節性硬化症(TSC)是一種多係統神經皮膚疾病引起的雜合子致病變異TSC1(對應。9 q34.13)或TSC2(對應。16 p13.3) (1].它的特征是影響大腦、皮膚、眼睛、心髒、肺和腎髒的錯構瘤。超過90%的患者存在典型的中樞神經係統(CNS)病變,包括皮質結節、白質徑向遷移線、室管膜下結節(SENs)和室管膜下巨細胞星形細胞瘤(SEGAs) [1].多達85%的受影響個體被診斷為癲癇,在出生後一年內癲癇發作非常常見(67%)[2].因此TSC可被認為是一種遺傳性發育性和癲癇性腦病[3.,因為遺傳因素和癲癇活動都有助於表型。早期癲癇通常表現為局灶性癲癇發作或嬰兒痙攣,但所有癲癇發作類型均有臨床描述[4,5].
智力障礙(ID)和癲癇之間有很強的聯係[6],人們認識到早期癲癇發作可能會對惡化最終的發育結果產生負麵影響。另一方麵,亞臨床癲癇發作的影響尚未明確[3.,5].
最近的研究表明,許多嬰兒在出生後的頭幾個月,即癲癇發作之前,腦電圖會逐漸惡化[3.,7,8].此外,TSC患者可能存在臨床無聲發作,除非有發作腦電圖,否則很難發現[9,10].
在出生後的頭幾個月內進行嚴密的腦電圖監測(即每4-6周),可及早發現腦電圖癲癇發作,並及時進行治療,以盡量減少早發性癲癇發作的有害影響[11,12].
現在,如果胎兒超聲檢測到心髒橫紋肌瘤,就可能在產前懷疑TSC的診斷,並在出生後不久通過皮膚檢查證實[13,大腦發現,或者分子測試。因此,早期診斷使臨床醫生能夠在出現神經體征之前對TSC患兒進行隨訪。據我們所知,關於嬰兒癲癇發作前TSC的神經學表現的報道很少。在這項研究中,我們描述了早期腦電圖活動、臨床和遺傳數據以及發育結果,以確定可能導致更好地治療這些兒童的預後因素。
材料和方法
我們對轉診到我們TSC診所的兒童進行了回顧性研究,該診所現在有200多人。我們選擇了那些在產前、圍產期或出生後6個月被懷疑患有TSC的患者,並自2013年以來在我們的診所定期隨訪。根據2012年修訂的標準確定TSC的出生後診斷[1].
我們的標準臨床實踐包括在前兩年每4-8周進行連續視頻腦電圖記錄。除了視頻腦電圖監測之外,家長們還會接受培訓,了解如何識別並記錄細微的癲癇發作和痙攣,以防在兩次記錄之間發生癲癇發作。
如果發生癲癇發作,根據目前的臨床建議,引入維加巴特林(Vigabatrin)抗癲癇治療,從50 mg/Kg/天開始,到100-150 mg/Kg/天[14].隨訪腦電圖正常的患者,不使用抗癲癇藥物。
根據國際10-20係統記錄同步視頻的頭皮腦電圖,使用我們機構的臨床腦電圖軟件(Micromed, system plus)修改為新生兒。所有的腦電圖記錄包括至少以下通道(Fp2-C4, C4-O2, Fp2-T4, T4-O2, Fp1-C3, C3-O1, Fp1-T3, T3-O1, T4-C4, C4-Cz, Cz-C3, C3-T3),以及心電圖(ECG)、三角肌和呼吸記錄。在嬰兒中,使用國際10-20電極放置係統直接記錄eeg,或通過電纜遙測(超過16個通道,至少3個多測通道(ECG和三角肌))記錄eeg。
對所有患者進行清醒和睡眠期間的長時間記錄(至少90分鍾)。
我們回顧並分析了每一項腦電圖:
適合年齡的背景活動和正常的睡眠模式(即存在睡眠紡錘波,新生兒為tracè交替);
出現癲癇樣放電(灶性、多灶性、全身性);
hypsarrhythmia的存在;
存在電臨床癲癇發作。
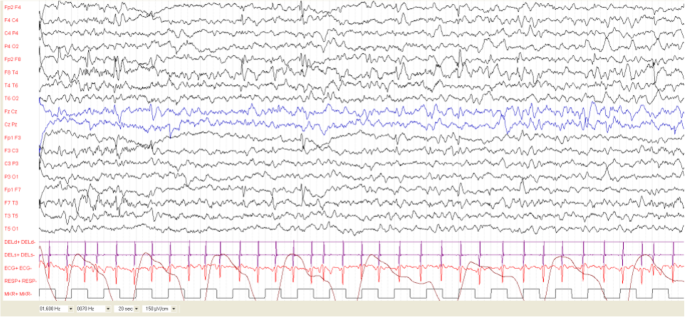
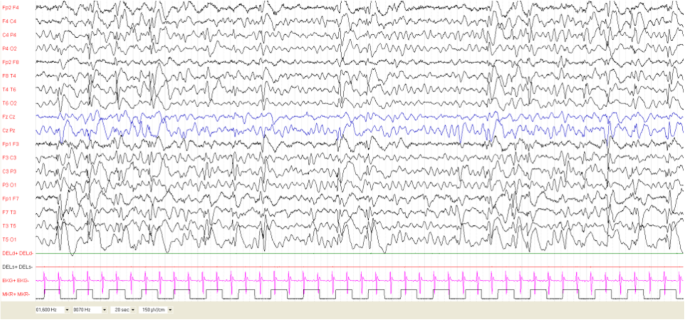
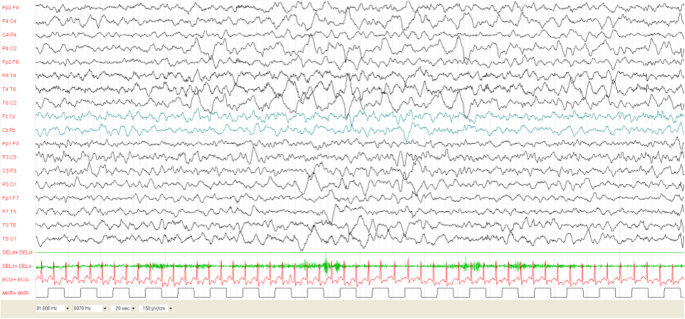
我們應用Domanska-Pakiela等人提出的分類方法分析腦電圖異常[7],這是基於發作間期癲癇樣放電(IEA)的分布及其強度。由兩位癲癇學家(AM和AV)進行腦電圖分析,他們對患者的管理一無所知。表中詳細列出了分析腦電圖的方法1.所有患者均接受1.5特斯拉磁體的腦MRI檢查,包括液體衰減反轉恢複(FLAIR)序列,以檢測典型大腦病變(皮層結節、室管膜下結節、白質遷移線和SEGA)的存在。
采用標準化量表(Griffiths’s scale of Infant development, GMDS-ER, Wechsler Preschool and Primary Intelligence, WPPSI)評估精神運動發展(total Developmental Quotient: DQ)或認知水平(total Intelligence Quotient: IQ)。行為問題通過長期臨床觀察、照護者報告和兒童標準化測試進行調查。
分子基因檢測TSC1 / TSC2適用於所有患者,並包括兩種基因的點突變和缺失/重複分析。所有確定的變體都提交給一個公開可用的數據庫,隻要不存在(http://chromium.lovd.nl/LOVD2/TSC/home.php).
結果
研究隊列包括6名兒童(4名男孩和2名女孩)。每個患者在登記時的診斷標準報告在表中2.
所有患者在發現心髒橫紋肌瘤(3例產前,2例圍產期,1例6個月時)後懷疑診斷。隨後的皮膚檢查、神經影像學、眼部檢查和腹部超聲檢查顯示存在低黑色素斑、視網膜錯構瘤、皮質發育不良(包括結節和腦白質徑向遷移線)和室管膜下結節是第二主要診斷標準。在這些年輕患者中尚未發現腎血管平滑肌脂肪瘤,而在3例患者中,在評估時發現了腎囊腫(患者3、5和6)。
基因檢測記錄了致病性變異TSC2除了一個病人,其他病人都是。在一個個體中沒有突變TSC1 / TSC2被確定。
第一次評估時的年齡從4周到6個月不等,根據不同的轉診,隨訪2-4年。
患者1
患者1在妊娠37周時經臀位剖宮產出生。新生兒期發現多發心髒橫紋肌瘤。通過24小時心電圖動態心電圖監測記錄心律失常,並開始使用β受體阻滯劑和醋酸氟卡尼治療。
第一次腦電圖於4個月大時進行,正常。每8周進行的腦電圖顯示,睡眠中存在正常背景活動,包括枕葉左側區域(8個月以來)、右側額顳區(12個月以來)或左側額顳區(18個月以來)的多焦點峰值和尖銳波。我們將患者1歸為C1。1].24月齡時,間歇放電消失。她從未經曆過癲癇發作。
兩歲時神經係統檢查和精神運動發育正常(DQ 98, Griffiths量表)。基因檢測顯示在第24外顯子有致病性變異TSC2: c.2771_2772del (p.Phe924 *)。
病人2
患者2在妊娠32周時剖腹產出生,妊娠期間並發高血壓和1型糖尿病。阿普加評分5 ~ 9分,體重2360 g。分娩並發圍產期呼吸窘迫和氣胸,需要持續氣道正壓通氣(CPAP)。
6月齡時發現多個心髒腫瘤。
6月齡第一次腦電圖,正常。每8周隨訪一次腦電圖,2歲前均正常。
在10個月大時,他出現與發熱相關的孤立性癲癇發作。癲癇發作以上肢凝視和陣攣性抽搐為特征,約2分鍾後自行恢複。
34月齡神經係統檢查和神經心理發育正常(DQ 91, Griffiths量表)。
分子分析TSC1而且TSC2點突變(通過下一代測序)和缺失/重複為陰性。
患者3
患者3孕37周經陰道分娩。孕32周產前超聲檢查發現心髒多發腫瘤,經胎兒MRI證實。第一次腦電圖是在新生兒期和3個月大時在不同的機構進行的,都是正常的。
癲癇發作發生在4個月大的時候,因此患者被轉診到我們的TSC診所。他們的特征是一係列嬰兒痙攣,有局灶性運動體征和上肢不對稱受累(更多在左側)的記錄在父母的錄像中。進行腦電圖檢查,發現在清醒和睡眠期間,間歇性放電以頻繁的多焦點峰和峰波複合體為特征,主要涉及右側中樞顳區。我們沒有記錄到心律失常。我們將該患者的腦電圖特征歸類為C3。患者開始以75 mg/Kg/天的劑量服用維加巴特林,從治療第一天起癲癇已得到控製。直到最後一次評估時,他都沒有癲癇發作。
6個月時(使用維加巴特林2個月後)隨訪腦電圖正常,17-24個月時均正常。
兩歲時,神經係統檢查和神經心理評估正常(DQ 89, Griffiths量表),有輕度語言延遲。
基因測試發現了一個包含外顯子17-22的大缺失TSC2.
患者4
患者4在妊娠40周時順產出生。胎兒時發現多發心髒橫紋肌瘤。第一次腦電圖於8周時進行,正常。8周後的隨訪腦電圖顯示右腦中央區域在睡眠時出現焦點尖峰波和尖峰波複合物。建議使用維加巴特林進行預防性抗癲癇治療,但家屬決定等待,並推遲了腦電圖記錄的預約。
三個月後,也就是7個月大的時候,這對父母報告說他們醒來時出現了一係列嬰兒痙攣。
腦電圖表現為頻繁的間歇放電,以睡眠時多灶性脈衝放電和彌散性波放電為特征。我們從未記錄過心律失常。該患者被歸為D3類[圖。2].
給予維加atrin (100 mg/Kg/d)治療,治療第一周起癲癇控製良好。
隨訪腦電圖顯示8、10、12月齡癲癇放電進行性減少,1歲後連續記錄完全正常。
28月齡時神經心理發育正常(DQ 104,格裏菲斯量表)。神經功能評估正常。
在基因的30外顯子中發現了致病性變異TSC2: c.3626t >c (p.l e1209pro),遺傳自患病母親。
患者5
這孩子是在一次平安無事的懷孕後順產而生的。新生兒期出現心律失常,隨後超聲心動圖顯示多發心髒橫紋肌瘤。第一次腦電圖在4周時進行,異常,顯示局灶性間歇放電在右側額顳區。第一次腦電圖是在4個月大時在我們的診所進行的,顯示在睡眠期間癲癇放電增加,伴有頻繁的多焦點峰波複合體。當父母決定是否開始使用維加巴特林治療時,他們在第一次腦電圖記錄的四天後注意到一係列嬰兒痙攣。患者入院,視頻腦電圖監測記錄癲癇發作。其特征為一係列痙攣,發作期腦電圖與偽周期高電壓廣義慢波相關。發作間期腦電圖顯示多灶性波峰放電和波峰-波放電,在睡眠時具有雙側激活和擴散。該患者被歸為D3。開始給予維加巴特林(滴定至150 mg/Kg/天)治療,從治療第10天開始癲癇發作得到控製。
在8個月大時,他經曆了與發燒相關的癲癇發作;加丙戊酸,癲癇控製良好。
在20個月時,患者開始出現多態性癲癇發作,特征是發熱性疾病期間涉及左臂的長時間局灶性陣攣發作,伴或不伴雙側強直陣攣演變。從20個月開始記錄複發性癲癇痙攣伴局灶性輕微癲癇發作。他接受了多種除顫器治療,但效果不理想。癲癇在上次評估時仍具有耐藥性。
6、8、12個月的隨訪腦電圖顯示持續性多灶性放電。
在4歲時,在大腦MRI上發現位於Monro左側孔附近的13 × 10 mm的SEGA,在神經放射學隨訪中穩定。
在最後一次評估時,患者的精神運動發育延遲,診斷為中度認知障礙(IQ 48, WPPSI在4歲)。孤獨症譜係障礙(ASD)也被診斷出來(ADOS評估)。
基因檢測顯示在第34外顯子有致病性變異TSC2: c.4544_4547delACAA (p.Asn1515Serfs * 60)。
病人6
這位病人在妊娠期間平安無事,足月出生。在產前發現多個心髒腫瘤。腦MRI顯示雙側皮層和小腦結節,以及一個大的皮層發育畸形,累及雙側額顳區。
8周時第一次腦電圖檢查正常。
4個月時,他開始出現局灶性癲癇,以凝視、頭部和眼睛偏斜為特征,左臂保留。
視頻腦電圖記錄右額葉區局灶性癲癇發作。發作間期腦電圖的特點是在右額顳區出現焦點峰和峰波放電。
7個月時,患者開始出現嬰兒痙攣並伴有輕微局灶性癲癇。睡眠腦電圖以彌漫性緩慢活動為特征,在右側額顳區有散發的尖峰和波放電,無心律失常。
患者被歸為B2類。3.].
最初引入維加巴特林治療局灶性癲癇,滴定量可達120 mg/Kg/天。由於出現耐藥發作,在不同的組合中引入左乙拉西坦、托吡酯和卡馬西平,但效果不理想。
隨訪腦電圖證實存在持續的間歇放電,主要在右側額顳區。
根據24個月時進行的神經心理測試,患者6的精神運動發育延遲(DQ 69, Griffiths量表),主要是語言發育延遲。
基因檢測顯示在第35外顯子中出現了新的致病變異TSC2:c.4570dup (p.Ser1524Serfs * 5)。
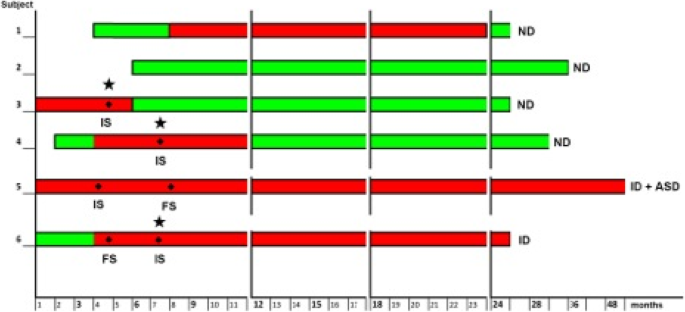
圖中報告了每個患者的腦電圖活動和癲癇的病程。4.
討論
大多數作者承認早期癲癇發作與不良的長期神經和行為結果之間存在聯係[15].這刺激了一些研究人員製定預防癲癇發作的策略[12].假設TSC患兒的發作間性癲癇樣異常(IEA)可以被認為是致癇過程動力學的一個標誌[7],目前正在進行多中心前瞻性隨機雙盲臨床試驗,旨在驗證臨床前和臨床癲癇發作治療的影響(歐洲的EPISTOP項目和美國的PREVENT試驗[NCT02849457])。但文獻中關於TSC患者早期腦電圖監測的資料有限[7,15].
在等待這些開創性研究結果的同時,在臨床實踐中,我們麵臨著由於孕期超聲技術的改進而轉診為TSC的新生兒。如今,TSC越來越多地在產前或嬰兒早期診斷,從而提供了在癲癇發作和/或神經發育遲緩發作前監測兒童的可能性[16].
根據TSC患者治療癲癇的臨床建議[14],如果發生發作性出院,無論有無臨床表現,都應在嬰兒和24個月以內的兒童中開始治療。
自2013年以來,我們有機會跟蹤6名TSC嬰兒,從出生的頭幾個月開始。所有患者每4-8周接受一次腦電圖視頻記錄。本研究的目的是描述6例早期診斷為TSC的兒童的電臨床和神經發育結果。
雖然受限於本研究納入的個體數量較少,隨訪時間相對較短,但EEG異常表現的年齡和發病時的EEG特征均不足以決定長期預後。確實,本文描述的一位患者幾個月來腦電圖異常,從未出現癲癇發作(患者1)。她的神經發育正常。另一方麵,腦電圖異常消失與癲癇和認知預後良好有關。
腦電圖異常出現的平均年齡為4個月,這與Jozwiack等人在更大的隊列中報道的一致[12].
根據Domanska-Pakiela等人提出的腦電分類[7],不規則和連續的峰波複合體,無論是局限於一個半球或多灶,在我們的患者組中也更常見。雖然有4名嬰兒患有IS,但在腦電圖上並沒有發現明顯的心律失常。
缺乏腦電圖惡化的原因可能是由於密切的腦電圖監測導致IS的早期治療,不允許癲癇樣活動的進展[7].這一發現應被認為是TSC的典型特征,臨床醫生不應等待開始抗癲癇治療[8].
此外,在我們的樣本中,癲癇發作類型-局灶性癲癇或IS -與癲癇或智力預後無關。
神經發育的主要貢獻似乎不僅與癲癇發作有關,而且與及時控製癲癇發作的機會有關,正如我們隊列中的3號和4號患者所看到的那樣。這一發現與Capal等人最近的研究一致[17]的研究表明,癲癇完全控製的時機,特別是12個月大時,可以從長期預測全球發育和ASD行為。
此外,我們的數據進一步證實了癲癇發作的難辨性與認知障礙相關,正如Humphrey等人在患者5和患者6中所見[18研究表明,TSC患兒的智商下降與嬰兒痙攣持續時間有關。
然而,癲癇並不是TSC患者認知狀態的唯一決定因素。遺傳因素,即致病性變異TSC2而不是TSC1[19,已被認為是早期和更嚴重的癲癇以及較高的認知障礙率的重要風險因素,但也有例外[20.,21].
具體地說,TSC2致病變異與IS和其他癲癇類型的高發病率相關。然而,某些錯義突變位於TSC2(外顯子23-33)已被報道與IS發病率降低相關[22].事實上,我們知道有中樞錯義突變的患者表現為IS。值得注意的是,我們隊列中的4號患者在30外顯子中出現了錯義變異TSC2表現為嬰兒痙攣,但發育正常。這表明,雖然在中樞錯義突變的患者中可以看到嬰兒痙攣(但明顯低於不同突變的患者TSC2致病變異),發育結果可能是有利的。
我們研究的一小群患有TSC的兒童在基因上是同質的。致病性變異TSC2在所有病例中都被檢測到,隻有一個例外:後者沒有癲癇發作,神經發育正常。另一方麵,在癲癇控製和智力/行為障礙方麵,結果最差的兩例患者均攜帶致病的34和35外顯子TSC2.
Kothare和他的同事假設[23的變化TSC2GAP域可能導致更明顯的mTOR過度激活和更嚴重的表型。因此,我們假設致病性變異存在於TSC2(GAP域)是導致我們樣本中兩個嬰兒最糟糕結果的原因,但這一發現應該在更大的隊列中得到證實。
綜上所述,這些觀察結果使我們推斷基因型本身可以影響TSC患者的預後,有時獨立於癲癇發作、癲癇類型和癲癇控製。然而,有必要對更多的患者進行進一步的研究來驗證這一假設。
除了癲癇發作和遺傳因素對結果的影響外,神經病理學結果,例如塊莖/腦比例較高[6或徑向遷移線的數量[24已經被證明有助於認知和行為表型。我們所有的患者在MRI上都表現為多發皮質結節和室管膜下結節,以及白質徑向遷移線,因此這一發現很難與患者的預後相關聯。事實上,有報道稱非癲癇患者的智力障礙[5]或沒有明顯的腦損傷[25],以及TSC動物模型[26],提示TSC的神經和行為問題可能在癲癇發作時獨立出現,並可能與潛在的中樞神經係統發育和神經元連接改變有關。
盡管如此,癲癇的活動和大腦結構的改變也可能相互作用,正如最近所指出的那樣,癲癇發作可能會觸發易感結構,或提供進一步惡化智力殘疾的損害[17].
TSC的早期癲癇發作和中樞神經係統異常都是通過涉及早期mTOR過度激活的一係列事件決定的。
這一考慮可能為早期使用mTOR抑製劑治療tsc相關神經精神障礙開辟了道路。然而,在實驗模型中,產前接受mTOR抑製劑治療的動物表現出長期的認知後遺症[27].另一方麵,在出生後早期給予mTOR抑製劑可預防癲癇發作,或在癲癇發作後給予可使癲癇發作停止[28].
隻有有限的關於出生後早期使用mTOR抑製劑的人類數據,這表明這種治療在預防癲癇發作方麵幾乎沒有效果[29].
Vigabatrin是公認的最有效的治療is和始於TSC嬰兒局灶性癲癇的藥物。除了抑製GABA轉氨酶,增加腦內GABA突觸濃度外,還可抑製mTOR過度激活,可能影響神經發育所必需的穀氨酸傳遞[30.].
在TSC小鼠模型中,涉及特定細胞因子和趨化因子的炎症機製被異常激活,抑製這些機製與這些小鼠癲癇發作的減少和生存率的提高有關[31].從這一概念證明開始,其他調節因素應進一步考慮TSC兒童,抗炎治療可能是這種遺傳性癲癇的潛在治療方法。
結論
我們的報告支持了在TSC患者發作前進行腦電圖監測的重要性,以及癲癇控製和陽性神經發育結果之間的相關性。雖然我們無法找到具體的預測因素,主要是因為分析的患者數量較少,但我們假設遺傳背景在影響結果方麵發揮作用。希望正在進行的對TSC兒童大人群的研究將在不久的將來描述神經發育結果的關鍵因素。
數據和材料的可用性
在當前研究期間和/或分析的數據集可從通信作者的合理要求。
參考文獻
諾斯魯普H,克魯格檢察官。國際結節性硬化症複合體共識小組。結節性複雜硬化症診斷標準更新:2012年國際結節性複雜硬化症共識會議建議49 Pediatr神經。2013;(4):243 - 54。
Canevini MP, Kotulska-Jozwiak K, Curatolo P, La Briola F, Peron A, Słowińska M, Strzelecka J, Vignoli A, Jóźwiak s。張誌強,張誌強。2018;29(3):393 - 393。https://doi.org/10.1002/ajmg.c.316522018年9月26日。
張誌強,張誌強,張誌強,等。ILAE對癲癇的分類:ILAE分類和術語委員會的意見書。Epilepsia。2017;58:512-21。https://doi.org/10.1111/epi.13709.
李誌強,李誌強,李誌強,等。TSC癲癇:一定的病因並不意味著一定的預後。Epilepsia。2013;54:2134-42。https://doi.org/10.1111/epi.12430.
邱-肖爾CJ, Major P, Camposano S, Muzykewicz D, Thiele EA.結節性硬化症中癲癇的自然史。Epilepsia。2010;51:1236-41。https://doi.org/10.1111/j.1528-1167.2009.02474.x.
劉誌強,劉誌強,劉誌強,等。結節性硬化症的認知障礙是一種多因素的疾病。神經學。2008;18(70):916 - 23所示。
Domańska-Pakieła D, Kaczorowska M, Jurkiewicz E, Kotulska K, Dunin-Wąsowicz D, Jóźwiak S.結節性硬化症患者癲癇發作前的腦電圖異常-一項5例患者的前瞻性研究。中華兒科雜誌。2014;18:458-68。https://doi.org/10.1016/j.ejpn.2013.12.006.
吳建勇,Peters JM, Goyal M, Krueger D, Sahin M, Northrup H,等。無症狀結節性硬化症患兒癇性癲癇的臨床腦電圖生物標誌物Pediatr神經。2016;54:29-34。https://doi.org/10.1016/j.pediatrneurol.2015.09.013.
張誌勇,張誌勇,張誌勇,等。結節性硬化症新生兒臨床無症狀癲癇。Pediatr Int。2016;58:58 - 61。https://doi.org/10.1111/ped.12738.
劉誌強,劉誌強,劉誌強,等。結節性硬化症的發作征象:大量記錄的癲癇發作的臨床和視頻腦電圖特征。癲癇Behav。2018;85:14-20。https://doi.org/10.1016/j.yebeh.2018.05.027.
早期控製癲癇發作可改善結節性硬化症患兒的長期預後。中華神經外科雜誌。2010;14:146e9。
Jóźwiak S, Kotulska K, Domańska-Pakieła D, Lojszczyk B, Syczewska M, Chmielewski D,等。在癲癇發作前進行抗癲癇治療可降低患有結節性硬化症嬰兒癲癇的嚴重程度和智力發育遲緩的風險。兒科神經雜誌。2011;15:424-31。https://doi.org/10.1016/j.ejpn.2011.03.010.
李誌強,李誌強,李誌強,等。嬰兒結節性硬化症的表現與診斷。兒科。2017;140 (6):e20164040。https://doi.org/10.1542/peds.2016-4040.
Curatolo P, Jóźwiak S, Nabbout R. TSC SEGA與癲癇管理共識會議。結核性硬化症(TSC)合並癲癇的治療:臨床建議。中華神經外科雜誌。2012;16:582-6。https://doi.org/10.1016/j.ejpn.2012.05.004.
王曉明,王曉明,王曉明,等。早期癲癇伴結節性硬化症患兒的長期神經係統預後。癲癇Behav。2011;22:735-9。https://doi.org/10.1016/j.yebeh.2011.08.037.
Słowińska M, Jóźwiak S, Peron A, Borkowska J, Chmielewski D, Sadowski K,等。結節性硬化症的早期診斷:與時間賽跑。如何在癲癇發作前進行診斷?孤兒院J稀有Dis. 2018;13:25。https://doi.org/10.1186/s13023-018-0764-z.
張誌剛,張誌勇,張誌勇,等。癲癇發作對結節性硬化症早期發展的影響。癲癇行為。2017;70(Pt A): 245-52。https://doi.org/10.1016/j.yebeh.2017.02.007.
張誌強,張誌強,張誌強,等。嬰兒痙攣發作前後的智力發育:結節性硬化症的對照前瞻性縱向研究。Epilepsia。2014;55:108-16。https://doi.org/10.1111/epi.12484.
劉誌強,劉誌強,劉誌強,等。診斷環境中TSC1和TSC2基因的突變分析:基因型-表型相關性和結節性硬化症診斷DNA技術的比較歐陽浩。2005;13:731-41。
劉誌強,劉誌強,劉誌強,劉誌強,等。美國325例結節性硬化症患者的基因型/表型相關性研究麝貓醫學。2007;9:88 - 100。
Peron A, Au KS, Northrup H. TSC的遺傳學、基因組學和基因型-表型相關性:臨床實踐的見解。張誌強,張誌強。2018;29(3):393 - 393。
van Eeghen AM, Nellist M, van Eeghen EE, Thiele EA.中樞TSC2錯義突變與嬰兒痙攣風險降低相關。癲癇研究》2013;103:83-7。https://doi.org/10.1016/j.eplepsyres.2012.07.007.
劉誌強,劉誌強,劉誌強,等。結節性硬化症的嚴重程度與基因型的關係。Epilepsia。2014;55:1025-9。https://doi.org/10.1111/epi.12680.
van Eeghen AM, Terán LO, Johnson J, Pulsifer MB, Thiele EA, Caruso P.結節性硬化症複合體的神經解剖學表型:聚焦於徑向遷移線。神經放射學。2013;55:1007-14。https://doi.org/10.1007/s00234-013-1184-3.
無結節和室管膜下結節的結節硬化複合體:一項表型-基因型研究。麝貓。2014;86(2):149 - 54。
gogorden SM, van Woerden GM, van der Weerd L, Cheadle JP, Elgersma Y. Tsc1+/−小鼠在無腦損傷和癲癇發作的情況下的認知障礙。安神經。2007;62:648-55。
吳宏斌,劉誌強,劉誌強,劉誌強,等。產前和/或產後雷帕黴素對結節性硬化症神經膠質小鼠模型神經發育缺陷和認知能力的差異影響王海燕。2012;15(21):3226-36。https://doi.org/10.1093/hmg/dds156.
曾麗玲,徐玲,Gutmann DH, Wong M. Rapamycin在結節性硬化症小鼠模型中預防癲癇。安神經。2008;63:444-53。https://doi.org/10.1002/ana.21331.
三名新生兒使用mTOR抑製劑依維莫司治療結節性硬化症相關腫瘤。Pediatr神經。2015;52:450-3。https://doi.org/10.1016/j.pediatrneurol.2015.01.004.
Curatolo P, Moavero R, de Vries PJ。結節性硬化症的神經和神經精神方麵。柳葉刀神經。2015;14:733-45。https://doi.org/10.1016/s1474 - 4422 (15) 00069 - 1.
張斌,鄒軍,任興NR,楊梅,王梅,炎症機製在結節性硬化症神經係統表現中的作用。一般人說。2015;80:70-9。https://doi.org/10.1016/j.nbd.2015.04.016.
確認
不適用。
資金
這項研究沒有從公共、商業或非營利部門的資助機構獲得任何特定的資助。
作者信息
作者和聯係
貢獻
FLB對患者進行臨床評估。FC進行神經心理測試。軍事革命進行了基因檢測;AP回顧了遺傳結果。MNS和AM進行文獻回顧。AM和AV複查所有腦電圖。AV, AP, AM和MNS:概念化的想法,製定和演變的研究目標和宗旨,並寫了文章。MPC對文章進行了回顧。所有作者都對最終的論文進行了評審。
相應的作者
道德聲明
倫理認可和同意參與
該研究已得到聖保羅醫院倫理委員會的批準。獲得參與者父母或監護人的書麵和知情同意。
同意出版
發布間接可識別數據需獲得參與者父母或監護人的書麵和知情同意。
相互競爭的利益
作者聲明他們之間沒有利益衝突。
額外的信息
出版商的注意
beplay外围下载施普林格《自然》對出版的地圖和機構附屬關係中的管轄權要求保持中立。
權利和權限
開放獲取本文根據知識共享署名4.0國際許可協議授權,該協議允許以任何媒介或格式使用、共享、改編、分發和複製,隻要您適當地注明原作者和源代碼,提供知識共享許可協議的鏈接,並說明是否進行了修改。本文中的圖像或其他第三方材料均包含在本文的知識共享許可中,除非在材料的信用額度中另有說明。如果材料不包含在文章的知識共享許可中,並且您的預期使用不被法定法規允許或超過允許的使用,您將需要直接從版權所有者獲得許可。如欲查閱本牌照副本,請瀏覽http://creativecommons.org/licenses/by/4.0/.知識共享公共領域轉讓豁免書(http://creativecommons.org/publicdomain/zero/1.0/)適用於本文提供的數據,除非在對數據的信用額度中另有說明。
關於這篇文章
引用這篇文章
Savini, m.n., Mingarelli, a.a., Peron, a.a.。et al。6例早期診斷結節性硬化症患兒的電臨床和神經發育結果及遺傳背景的作用斜體字J Pediatr4636(2020)。https://doi.org/10.1186/s13052-020-0801-0
收到了:
接受:
發表:
DOI:https://doi.org/10.1186/s13052-020-0801-0
關鍵字
- 結節性硬化症
- TSC1
- TSC2
- 癲癇發作
- 嬰兒期
- 腦電描記法
- 神經發育的結果