摘要
簡介
孤立性高滲性高血糖綜合征(HHS)是一種危及生命的疾病,其特征是血糖濃度升高和高滲,但無明顯的酮症。它常發生在患有2型糖尿病(T2D)的肥胖成人中,很少發生在年輕人中。在兒童時期,代謝糖相關紊亂最常見的原因是1型糖尿病(T1D)中的糖尿病酮症酸中毒(DKA)。有趣的是,這兩個組成部分可以相互結合,因此流行的情況需要識別意味著不同的治療方法。
案例展示
在這個病例中,我們報告了一個青春期前的高加索肥胖女孩,她接受了兩次HHS/DKA聯合治療,目的是在考慮到當前基於HHS成人指南的兒科建議的基礎上,闡明她的臨床病程。
結論
HHS和更多的HHS/DKA在青少年中的治療仍然是有爭議的,因為沒有針對兒童的具體指南,特別是在青春期前的兒童。對我國情況的說明可能會有幫助,並為今後的協商一致意見提供有關要點。
簡介
病例報告
一名未到青春期的11歲白人女孩在基耶蒂兒科接受重度高血壓(200/114 mmHg)的評估,並伴有重度肥胖[體重:86.9 kg,身高:144 cm, BMI: 41.9 kg/m]2(SDS-BMI: 3.25)]。她有肥胖家族史(父母和17歲的弟弟),父母都受T2D影響。該女孩出生時體重正常,5歲開始出現肥胖。臨床檢查發現明顯的黑棘皮和紅紋。診斷為原發性高血壓,並成功開始氨氯地平和比索洛洛洛治療。該女孩糖代謝正常(空腹血糖:79 mg/dL, HbA1c: 5.4%),胰島素抵抗(空腹胰島素:51 mU/mL, HOMA-IR指數:9.9),血脂正常(總膽固醇:197 mg/dL,高密度脂蛋白:23 mg/dL,低密度脂蛋白:137 g/dL,甘油三酯:185 g/L),肝髒脂肪變性,轉氨酶水平輕度升高(AST: 62 U/L, ALT: 122 U/L)。建議改變生活方式,包括詳細的飲食計劃和體育活動計劃。此後,在門診隨訪期間,高血壓得到很好的控製,但2個月後患者消失。
六個月後,她被送進了急診科[體重:78.5公斤,身高:146厘米,體重指數:36.8公斤/米2(SDS-BMI: 2.97)]。在就診前兩天,患者有胸痛病史,伴有呼吸困難加重和進行性嗜睡。據報道,4周內體重減輕和嚴重多尿。
入院時,格拉斯哥昏迷評分(GCS)為13/15,心率120次/分鍾,呼吸頻率40次/分鍾,血壓140/70 mmHg,脈搏血氧飽和度100%在室內空氣中。在臨床評估中,她出現了嚴重脫水。神經學檢查證實,雖然清醒,但有嚴重的困倦,睜眼反應說話和輕微的語言反應混亂。她否認頭痛,也沒有神經係統的改變報告。
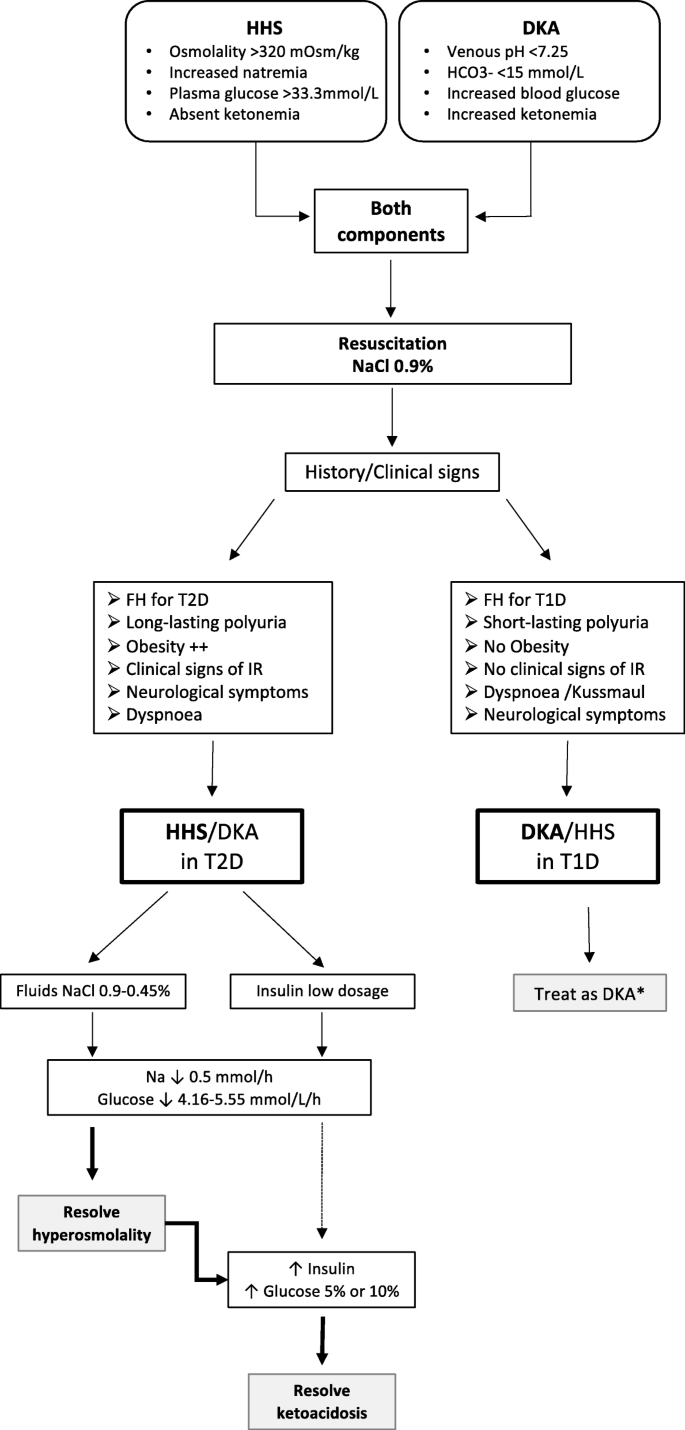
腎功能(肌酐:0.70 mg/dL)和鉀水平正常。相比之下,在血氣評估中,嚴重高血糖(647 mg/dL),鈉水平升高(校正鈉:152 mmol/L)與高血清滲透壓(326 mmol/Kg)相關。此外,低碳酸氫鹽和高酮血症的嚴重酸中毒(pH: 7.11, BE: -23.9, HCO3-: 9.2 mmol/L,酮血症>8 mmol/L)建立了HHS和DKA聯合診斷。臨床病史加上眾所周知的胰島素抵抗狀態和長期多尿,導致代謝紊亂,由於未知的T2D。在這方麵,開始治療的目的主要是控製高滲狀態(圖。1).
事實上,最初開始用等滲生理鹽水(0.9% NaCl)輸液補液,4小時後繼續用0.45% NaCl和持續低劑量胰島素給藥(表1).60小時後,當達到正常的血清滲透壓和pH值時,停止輸液治療,盡管血酮仍然存在。因此,開始皮下注射胰島素。在輸注期間,一般情況逐步改善,沒有神經或其他並發症發生。
HHS和DKA合並T2D的懷疑由高HbA1c百分比(11.6%)、高c肽水平(3.24 ng/mL)和未檢測到抗胰島抗原(ICA、GAD、IA2)抗體滴度而未檢測ZnT8抗體證實。17天後停用胰島素,繼續每日1次degludec治療和每日2次二甲雙胍治療,2個月後糖代謝恢複正常(HbA1c: 5.2%)。生活方式的改變得到了認可,但幾個月後,女孩失去了隨訪。
2年後,患者再次因類似發作就診於急診科,症狀為呼吸困難加重、惡心、食欲不振、散發嘔吐,近7天血糖控製不良[體重:95.5 kg,身高:155 cm, BMI: 39.8 kg/m]2(SDS-BMI: 3.41),青春期:P5B5]。在過去的幾個月裏,家長們的依從性很差。
入院時神經係統檢查正常(GCS 15/15)。她沒有頭痛,也沒有其他神經係統症狀。她嚴重脫水。
血檢再次顯示鉀值正常,腎功能正常(肌酐:1.26 mg/dL,尿素氮:16 mg/dL)。血氣表現為高血糖(402 mg/dL),鈉濃度升高(修正後的鈉:152 mmol/L),伴有輕度血清滲透壓升高(316.4 mmol/Kg)。此外,記錄了酸中毒和酮血症(pH: 7.23, BE: -18.8, HCO3-: 26.4 mmol/L和酮血症:5.6 mmol/L)。
假定初始聯合HHS/DKA,首先開始等滲鹽水(0.9% NaCl)輸注,隨後用0.45% NaCl取代進行複水(表2).兩小時後,開始持續低劑量胰島素注射,11小時後血糖5%。此外,當滲透壓可接受,但代謝性酸中毒伴高血酮水平持續20小時後,開始10%的葡萄糖輸注,並維持至入院後60小時(圖1胰島素輸注(0.042 U/kg/h)。正常的血清滲透壓,pH值和酮血症的解決。一般情況逐步改善,無神經症狀出現。
檢測到c肽水平(1.64 ng/mL,正常範圍0.69-2,45 ng/mL), T2D控製不良(HbA1c: 11.6%),檢測到抗胰島抗原(ICA, GAD, IA2)抗體滴度未檢測到。每天1次的脫葡dec治療和每天2次的二甲雙胍治療被證實獲得了良好的代謝控製。
討論和結論
該臨床病例的描述強調了在未知或無法控製的T2D背景下,在青春期前已經發展聯合HHS/DKA的可能性。孤立性HHS是一種危及生命的疾病,其特征是血糖濃度升高和高滲透壓,但無明顯酮症[5].盡管這種狀態在受不明T2D影響的肥胖成人中有很好的描述[4,8],其發病率估計隻有2%的青年,更重要的是,據我們所知,到目前為止還沒有報告在青春期之前的年齡[6].事實上,在兒童時期,代謝糖相關紊亂最常見的原因是新診斷的T1D或控製不良的疾病的DKA。有趣的是,這兩種成分可以相互結合,因此需要識別流行的疾病,這意味著需要一種不同的治療方法[9].這一艱巨的任務隻有通過準確的臨床病史和檢查才能完成。
DKA是絕對胰島素缺乏的結果,而HHS主要是相對胰島素缺乏的結果。相對或絕對胰島素缺乏導致循環中胰高血糖素和其他反調節激素水平升高。這些作用加速糖異生和糖原分解,惡化外周胰島素敏感性,從而導致穩步進展的高血糖。然而,與DKA相比,HHS中較高的肝髒和循環胰島素濃度與較低的胰高血糖素水平相關。因此,這些變化決定了HHS中胰島素/胰高血糖素循環比例較高,可防止酮症發生,從而發展為酮症酸中毒。相反,HHS中持續的糖尿誘導持續的滲透性利尿,導致進行性低血容量、細胞內脫水和最終腎小球濾過率降低,誘導高滲狀態,不僅由於嚴重的高血糖,而且由於高鈉血症的發展。因此,與DKA患者相比,HHS發生的時間更長,導致更嚴重的脫水、高血糖、高鈉血症,導致血漿高滲透壓顯著增加,所有這些都與始終存在的意識水平受損和高死亡率相關。
HHS/DKA發展的潛在機製仍有待闡明,盡管它可能是相對於孤立的HHS更嚴重缺乏肝髒和外周胰島素可用性的結果。事實上,我們的患者出現了極端的胰島素抵抗,在6個月前空腹胰島素水平極度升高,在第一次發作時檢測到極高的c肽水平。相關的肝髒脂肪變性是胰島素抵抗的進一步指標,可能促進脂肪分解方麵的脂質改變,這是酮生成和代謝性酸中毒的基礎[10].
HHS和更多的HHS/DKA在青少年中的治療仍然是有爭議的,因為沒有針對兒童的具體指南,特別是在青春期前的兒童,我們的案例描述為當前的文獻提供了寶貴的幫助。
補充流失的液體是HHS和DKA管理的第一個關鍵步驟。但考慮到HHS患者在較長時間內確定的嚴重脫水程度,積極和持久的等滲或低滲鹽水液體治療是治療的基礎。為了擴大細胞內和細胞外容量,恢複腎髒灌注,從而降低反調節激素水平和高血糖,液體治療是至關重要的。數據顯示,接受積極液體治療的HHS患者生存率更高[11].建議先用等滲液體,然後用低滲液體,以慢慢糾正高鈉血症,從而改善血漿滲透壓。相反,在積極的液體治療的初步複蘇後,DKA患者的過度水化可能是腦水腫發展的潛在觸發因素。因此,不建議在DKA期間長期攝入大容量液體。在本例中,基於臨床和生化因素的代謝紊亂的根本原因是HHS合並DKA。由於心血管休克的體征和症狀不存在,因此沒有進行複蘇治療。首先輸注高劑量等滲液體,然後輸注低滲液體,主要目的是恢複外周循環,隨後通過高鈉血症的逐步下降達到令人滿意的滲透壓。3小時後開始低劑量胰島素治療,早於僅用液體將血糖降低到每小時50 mg/dL。潛在的目的不僅是通過高血糖的正常化來解決高滲透壓,而且還改善其特殊的臨床背景,其特征是嚴重的胰島素抵抗。通常,糾正高滲也足以糾正輕微代謝性酸中毒,這是由孤立的HHS乳酸酸中毒所確定的,但在該患者中尚未實現。 In the present case we reached acceptable osmolality after 36 hours in the first episode and after 20 hours in the second episode maintaining during both episodes an important DKA component. Once hyperosmolality has been restored, all efforts should be placed to concentrate on resolution of the persisting ketoacidosis. In fact, a new steady state between insulin resistance, insulin infusion and glucose consumption has been obtained and glucose fluid therapy can be used in order to obtain complete suppression of lipolysis and ketogenesis. In addition, in our experience glucose infusion at 10% can be safely used although considered a hypertonic solution due to its high glucose content as glucose uptake is guaranteed by the improved insulin resistant state.
總之,在青春期前兒童也必須考慮HHS/DKA。首先應開始進行等滲/低滲輸注和胰島素治療,通過同時糾正高血糖和高鈉血症來糾正高滲。一旦通過滿意的胰島素化獲得接近正常的血糖控製,酮生成的完全抑製就可以得到適當的實現。這一艱巨的任務隻有通過對並發症高風險的HHS/DKA年輕患者的準確的臨床病史、檢查和仔細監測才能完成。
數據和材料的可用性
數據共享不適用於本文,因為在當前的研究中沒有生成或分析數據集。在寫作過程中使用和/或分析的數據可從相應的作者合理的要求。
縮寫
- 美國衛生和公眾服務部:
-
Hyperosmolar Hyperglycaemic綜合症
- 分析:
-
糖尿病酮症酸中毒
- T2D:
-
2型糖尿病
- 體重指數:
-
身體質量指數
- gc:
-
格拉斯哥昏迷評分
- 糖化血紅蛋白:
-
糖化血紅蛋白
- ICA:
-
胰島細胞抗體
- 迦得:
-
穀氨酸脫羧酶自身抗體
- IA-2:
-
胰島抗原2抗體
參考文獻
梅耶-戴維斯EJ,達貝利亞D,勞倫斯JM。2002-2012年青少年1型和2型糖尿病發病率趨勢中華醫學雜誌2017;376:1419-29。
Ingelfinger JR, Jarcho JA。糖尿病發病率的增加及其影響。中國醫學雜誌2017;376:1473-4。
高血糖血症高滲狀態:一個新出現的兒科問題。J Pediatr。2010;156:180-4。
Pasquel FJ, Tsegka K, Wang H,等。孤立或合並糖尿病酮症酸中毒和高滲性高血糖狀態患者的臨床結局:一項回顧性、基於醫院的隊列研究糖尿病護理。2020;43:349-57。
沃爾夫道夫,葛雷瑟,阿古斯,等。ISPAD臨床實踐共識指南2018:糖尿病酮症酸中毒和高血糖高滲狀態。Pediatr糖尿病。2018;27:155 - 77。
兒童高血糖高滲綜合征:患者特征、診斷延遲和相關並發症。兒科兒童健康雜誌。2016;52:80-4。
Klingensmith GJ, Connor CG, Ruedy KJ,等。兒童糖尿病聯盟中2型糖尿病青年的報告。Pediatr糖尿病。2016;17:266 - 73。
Pasquel FJ, Umpierrez GE。高滲性高血糖狀態:臨床表現、診斷和治療的曆史回顧。糖尿病護理。2014;37:3124-31。
Zeitler P, Haqq A, Rosenbloom A, Glaser N,等。勞森威爾金斯兒科內分泌學會藥物和治療委員會。兒童高血糖高滲綜合征:病理生理因素和建議的治療指南。J Pediatr。2011;158:9-14。
人類的胰島素抵抗和脂肪變性。糖尿病金屬底座。2008;34:649-57。
Canarie MF, Bogue CW, Banasiak KJ,等。失代償性高血糖高滲無明顯酮症酸中毒的青少年和青年人群。中華兒科內分泌雜誌2007;20:1115-24。
確認
一個也沒有。
資金
一個也沒有。
作者信息
作者和聯係
貢獻
所有作者都對稿件進行了修改,並為文章的起草做出了貢獻。所有作者已接受為這提交的稿件和批準提交的整個內容負責。
相應的作者
道德聲明
倫理批準和同意參與
本案例報告不需要倫理委員會的批準。
同意出版
作者獲得了患者和患者監護人的書麵知情同意,以發表病例報告。
相互競爭的利益
作者沒有可能與這項工作相關的財務或非財務利益衝突需要披露。
額外的信息
出版商的注意
beplay外围下载施普林格自然對出版的地圖和機構附屬的管轄權要求保持中立。
權利和權限
開放獲取本文遵循創作共用署名4.0國際許可協議(Creative Commons Attribution 4.0 International License),該協議允許在任何媒體或格式中使用、分享、改編、分發和複製,隻要您給予原作者和來源適當的署名,提供創作共用許可協議的鏈接,並說明是否有更改。本文中的圖片或其他第三方材料包含在文章的創作共用許可中,除非在材料的信用額度中另有說明。如果材料不包含在文章的創作共用許可中,並且您的預期用途不被法律法規允許或超出了允許的用途,您將需要直接從版權所有者那裏獲得許可。欲查看此許可證的副本,請訪問http://creativecommons.org/licenses/by/4.0/.創作共用公共領域奉獻放棄書(http://creativecommons.org/publicdomain/zero/1.0/)適用於本文提供的數據,除非在數據的信用額度中另有說明。
關於這篇文章
引用這篇文章
阿肯色州莫恩,北卡羅來納州波利多裏,佛羅裏達州卡斯托拉尼。et al。1例肥胖青春期前2型糖尿病女孩的高血糖高滲狀態:病例報告及診斷和治療的關鍵方法。斜體字J Pediatr47歲的38(2021)。https://doi.org/10.1186/s13052-021-00983-z
收到了:
接受:
發表:
DOI:https://doi.org/10.1186/s13052-021-00983-z
關鍵字
- Hyperglycaemic hyperosmolar狀態
- 肥胖兒童
- 2型糖尿病
- 糖尿病酮症酸中毒
- 病例報告